Parodontite
Paradontite: cos’è?
La parodontite è una infiammazione batterica che interessa i tessuti profondi intorno alla radice del dente e nello specifico va a compromettere il legamento che unisce la radice del dente all’osso. Questo, nei casi più gravi, può portare ad un riassorbimento osseo così severo da determinare una evidente mobilità dei denti con il rischio della loro perdita.
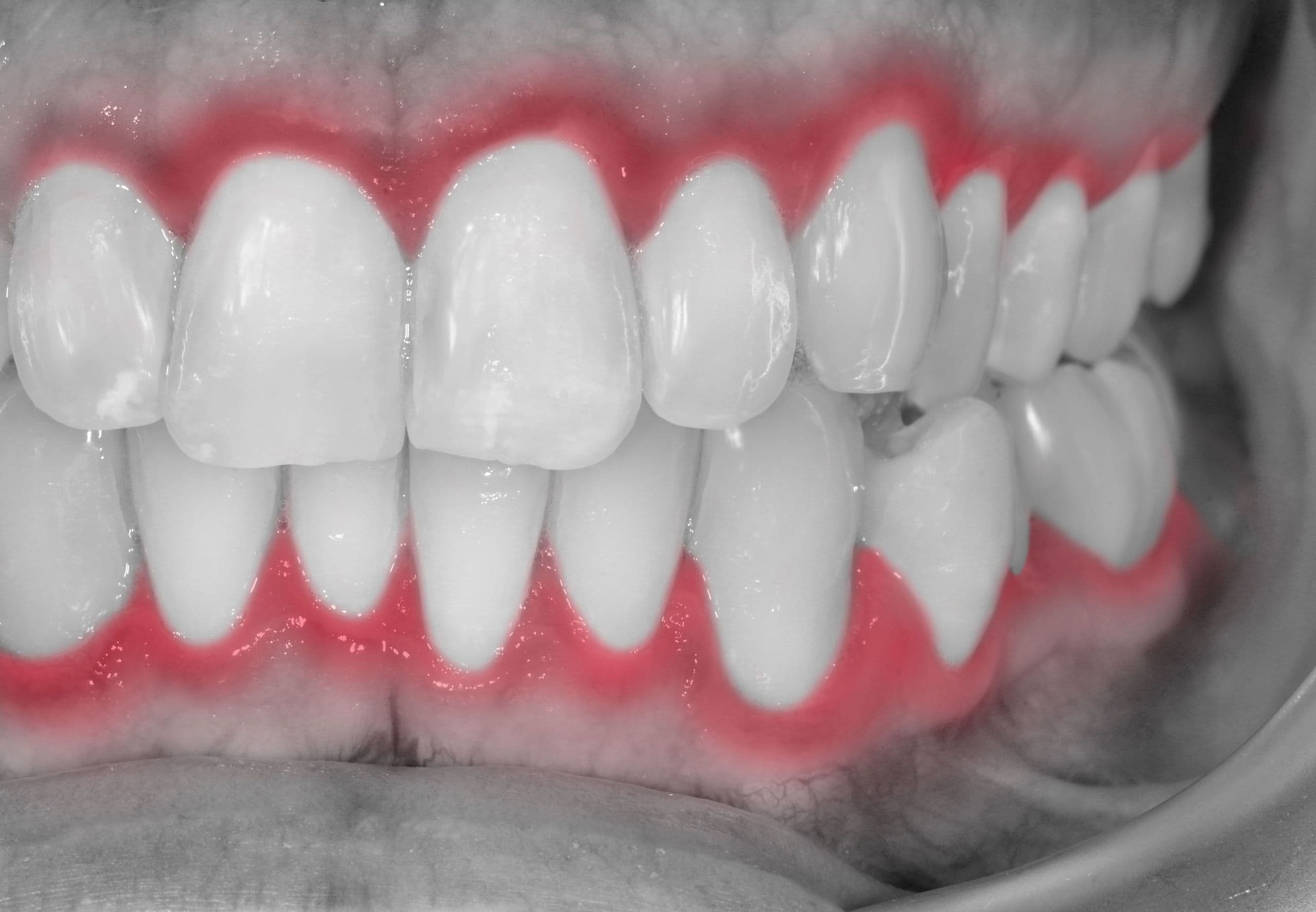
Inizialmente l’infiammazione del tessuto parodontale inizia con la gengivite, che si presenta come un arrossamento delle gengive che tendono a gonfiarsi e sanguinare quando ci si spazzola i denti. Il permanere di un sanguinamento gengivale è da considerarsi tra i principali fattori di rischio perchè l’infiammazione superficiale possa approfondirsi e quindi determinare una parodontite.
Affinchè la gengivite non sfoci in una parodontite bisogna intervenire immediatamente con una seduta di igiene orale professionale, nella quale l’igienista rimuove la placca ed eventuale tartaro sopra-gengivale e al tempo stesso istruisce il paziente sulle corrette pratiche di igiene da eseguire a casa. Di fondamentale importanza è l’uso del filo interdentale che rimuove la placca batterica, laddove dove non arrivi lo spazzolino, e cioè nel solco gengivale, specie negli spazi inter-prossimali, cioè tra dente e dente.
La gengivite, se trattata in tempo, guarisce perfettamente senza alcuna lesione ai tessuti parodontali. Al contrario, qualora non si intervenga in tempo utile, l’infiammazione in atto può scendere e diventare parodontite.
Purtroppo, questa patologia non si manifesta più con sanguinamenti gengivali, dando così a credere al paziente di essere guarito dalla gengivite. L’infiammazione è invece scesa nei tessuti più profondi, cominciando a riassorbire il legamento che àncora i denti all’osso, e compromettendo la salute del parodonto.
Prevenzione
Per prevenire l’insorgere di malattie parodontali, è fondamentale pulirsi bene i denti, ma soprattutto fare uso del filo interdentale con regolarità e frequenza. E’ buona norma frequentare regolarmente uno studio dentistico con competenze di parodontologia almeno una o due volte all’anno, e apprendere dal proprio igienista le istruzioni individuali per poter attuare un’igiene orale domiciliare in sicurezza.
In caso di sanguinamento gengivale, è sempre meglio agire prontamente facendosi visitare dal parodontologo che con un rapido sondaggio può escludere l’insorgenza di una parodontite e quindi evitare fastidi e costi legati ad una eventuale terapia di risanamento.
Diagnosi della malattia parodontale
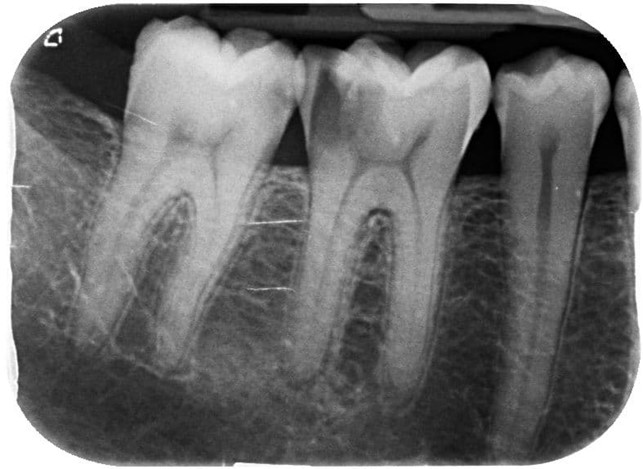
La parodontite è una malattia molto frequente, tanto che per un parodontologo la diagnosi è piuttosto immediata. La visita consiste in un sondaggio non invasivo che determini lo stato di gravità dell’infiammazione e di un’eventuale infezione sistemica e si avvale di immagini radiografiche per valutare il livello di riassorbimento osseo di ciascun dente.
La severità di una parodontite si stabilisce valutando il rapporto tra entità del sanguinamento al sondaggio rispetto alla quantità di placca batterica presente e si può distinguere in parodontite lieve, parodontite acuta e parodontite cronica.
Tipologie di parodontite
Parodontite lieve:
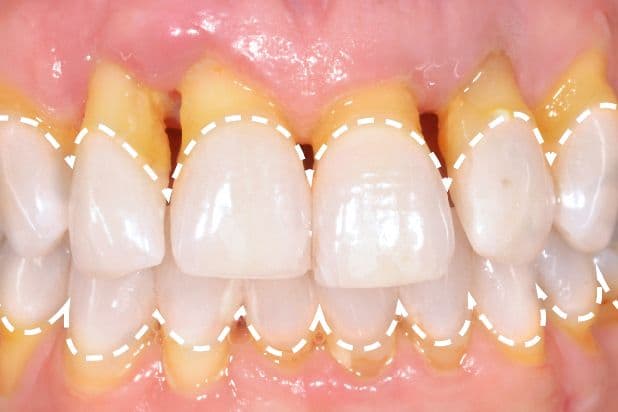
Una parodontite si considera lieve quando l’infiammazione attacca la parte più superficiale del legamento alveolare (cioè il legamento che lega il dente all’osso) determinandone una perdita di attacco non superiore al 30%.
Con la parodontite si va a perdere la tenuta del “sigillo” con cui i tessuti gengivali isolano il legamento parodontale da agenti patogeni, cosicché compaiono tasche e/o recessioni gengivali che lasciano scoperte parte della radice vicino al dente.
Nonostante questo tipo di parodontite sia definito “lieve”, il danno biologico, anche se parziale, è perlopiù irreversibile. È importante, una volta risanata la malattia, tenere monitorata la salute dei tessuti orali con regolarità tramite un programma di supporto stabilito con il proprio clinico.
Parodontite acuta :
La parodontite è per definizione una infiammazione di tipo acuto, ciò significa che le difese naturali della nostra bocca sono state attaccate e stanno avendo la peggio. Una volta che i batteri sono scesi in profondità, è impossibile per il paziente curarsi da solo, poiché la rimozione dei batteri dev’essere effettuata in sede sotto-gengivale da personale competente in parodontologia.
Una parodontite acuta, se trascurata, con il tempo diventa cronica. Quando la parodontite acuta presenta fuoriuscita di pus dal bordo gengivale si parla di piorrea.
Parodontite cronica:
La parodonotite cronica (detta anche malattia parodontale) è un’intensa infiammazione che può avere conseguenze gravi sulla tutta la salute sistemica (come ad esempio favorire l’insorgere dell’infarto miocardico). La parodontite cronica è caratterizzata anche da un riassorbimento dell’osso in cui risiedono le radici dei denti, detto “crestale” e negli stadi più avanzati è responsabile di un collasso dei molari con conseguente sventagliamento e poi perdita dei denti frontali.
Cause della parodontite
I batteri sono la prima causa della parodontite e anzi si può affermare che in assenza di batteri non c’è parodontite.
Un’insufficiente igiene orale (talora aggravata da abitudini di vita non corrette come fumo e alcol) permette ai batteri di rimanere troppo a lungo nel solco tra dente e gengiva.
Nonostante alcuni soggetti siano geneticamente più predisposti di altri a sviluppare lesioni severe, se entrambi non si spazzolassero mai i denti, svilupperebbero comunque una parodontite.
Le cause della parodontite sono dunque multi-fattoriali, ma è importante sapere che è possibile prevenire, curare e gestire questa malattia con una corretta igiene orale domiciliare, affiancata a sedute professionali programmate con il proprio odontoiatria in base alla propria facilità o meno di sviluppare malattie (diatesi).
I sintomi più comuni della parodontite
Quando è in atto una parodontite, alcuni pazienti possono avvertire un fastidio alle gengive intorno al dente. Nella maggior parte dei casi tuttavia, la parodontite risulta asintomatica e quindi il paziente non avverte nessun disturbo.
Per questo motivo è importante intervenire non appena si nota il primo minimo sanguinamento gengivale durante lo spazzolamento, avvisaglia preziosa dell’inizio della malattia parodontale.
(gengivite -> parodontite -> perdita dei denti)
Tuttavia la parodontite cronica che colpisce in genere più denti è caratterizzata da alitosi, di cui il paziente è generalmente non consapevole, poiché i recettori olfattivi, col tempo si abituano all’odore sgradevole dell’infiammazione fino a non percepirlo più.
Cura e terapie delle parodontiti
A differenza della gengivite, che può essere curata in una o due sedute d’igiene orale professionale nelle quali vengono rimossi placca e tartaro in sede sopra-gengivale, la parodontite necessita di una terapia che vada ad agire in sede sotto-gengivale.
Nei casi di parodontite lieve si interviene con la terapia parodontale non-chirugica, che consiste nella rimozione dello strato batterico attorno alle radici (detto bio-film) e che viene eseguita in più sedute professionali a seconda del numero dei denti colpiti.
Questo tipo di trattamento è risolutivo per riportare i tessuti in salute, ed inserite i pazienti in un protocollo chiamato trattamento parodontale di supporto che serve a favorire una collagenizzazione dei tessuti (ovvero creare una condizione anatomica meno favorevole ad un eventuale recidiva).
Di fronte alla diagnosi di una parodontite acuta o cronica invece, qualora l’iniziale pulizia degli agenti patogeni (che può durare anche mesi) non sia sufficiente per arrestare l’infiammazione, sarà necessario programmare una terapia parodontale di tipo chirurgico che agisca in maniera più profonda ed elimini i difetti ossei causati dalla malattia.
Guarigione e mantenimento
La guarigione da parodontite è possibile solo con una collaborazione attiva del paziente che è responsabile del corretto mantenimento dell’igiene orale domiciliare.
L’igienista di riferimento deve istruire il paziente circa le corrette manovre di igiene orale e la prescrizione individuale della terapia ottimale, in associazione con sciacqui disinfettanti a base di clorexidina, e nelle forme di malattia più severe, seguendo una terapia antibiotica sistemica.
Alito cattivo
Cause e rimedi
L’alitosi può essere un problema per molti fonte di disagio e imbarazzo, che può interferire con la vita personale e che richiede sforzi costanti e spesso non risolutivi.
Poiché l’origine di un alito cattivo non necessariamente interessa il cavo orale, non è sempre immediato scoprirne l’origine e quindi chi ne è affetto col tempo rinuncia a trovarne le cause.
Spesso, le persone che soffrono di alitosi non ne sono consapevoli in quanto, al di là di un primo periodo, i loro recettori olfattivi si abituano all’odore sgradevole e tendono ad escludere la percezione.
Cause dell’alitosi
Tutte le tipologie di alitosi interessano uno o più organi del sistema gastroenterico, ovvero la bocca, la gola, lo stomaco e l’intestino, ed è per questo che i tentativi per mantenere un alito “fresco” con collutorio, caramelle balsamiche e via dicendo, non possono essere considerate efficaci soluzioni per l’eliminazione del problema.
Tuttavia si stima che il 90% di alitosi in Italia sia legato a problemi che interessano il cavo orale, e dunque la prima cosa da fare è chiedere un parere al proprio dentista, il quale se dovesse escludere una causa orale, indicherà i nomi di altri medici specialisti.
Le alitosi più frequenti sono quelle alimentari, che non sono da considerarsi patologie in quanto dipendono spesso da cosa si mangia. Queste si risolvono abitualmente in 1-2 giorni (esempio tipico è l’aglio).
Inoltre ci sono abitudini viziate quali tabagismo e alcolismo, ciascuna con una tipica connotazione olfattiva.
Per scoprire come trattare alitosi persistenti, è necessario rivolgersi a medici specialisti che individuino le cause scatenanti del problema e guidino il paziente verso la cura dell’alitosi.
Tipi di alitosi e rimedi
Alitosi da stomatiti
La stomatite è un’infiammazione che colpisce le mucose del cavo orale che oltre ad essere arrossate talora presentano delle ulcerazioni con sovrapposizioni batteriche responsabili di un’eventuale alitosi.
Al di là dell’alitosi, che è un sintomo talora multi-fattoriale, è importante sottolineare che quando la mucosa del cavo orale o della lingua presenta un’ulcerazione è necessaria una diagnosi. In genere si può trattare di una stomatite virale (quale l’afta o l’herpes simplex), la cui remissione spontanea avviene nel giro di una/due settimane. Il permanere dell’ulcerazione oltre le due settimane, anche se di piccole dimensioni, richiede una visita specialistica e talora una biopsia per escludere la presenza di una forma tumorale.
Alitosi da malattie parodontali e carie
Quando la causa dell’alitosi riguarda la bocca, è giusto rivolgersi a un odontoiatra esperto in parodontologia, poiché generalmente si è in presenza di una malattia parodontale. La parodontite, con il suo aggravarsi, crea delle “tasche” tra dente e gengiva, in cui proliferano i batteri anaerobi che sono la causa dell’alito cattivo.
Questo tipo di alitosi si riesce facilmente a diagnosticare dalla prima visita di controllo e può essere trattata tramite sedute di terapia parodontale non-chirurgica, necessarie a fermare la parodontite ed eliminare e il problema dell’alitosi.
Un’altra causa di alitosi trattata dal dentista riguarda la dentatura compromessa da carie di grandi dimensioni e/o di vecchia data, capaci di favorire lo sviluppo di batteri maleodoranti.
L’estrazione di questi denti ormai persi comporta l’immediata soluzione dell’alitosi.
Alitosi da denti del giudizio parzialmente erotti
Questi denti del giudizio sono caratterizzati da una eruzione incompleta che favorisce la formazione di una pseudo-tasca la quale generalmente diventa sede di batteri anaerobi ed è sovente causa di alitosi e di un processo infiammatorio della mucosa noto come peri-coronite la cui soluzione generalmente comporta l’estrazione del dente.
Alitosi da tonsillite
Una causa frequente di alitosi, soprattutto nei giovani, interessa la presenza di tonsille ingrandite e infiammate. In questo caso si consiglia una visita da medico specialista in otorinolaringoiatria che potrà suggerire una terapia antibiotica per risolvere una tonsillite acuta, piuttosto che un’intervento per rimuovere le tonsille in caso di episodi infiammatori cronici.
Alitosi da reflusso gastro-esofageo
Una causa molto frequente di alitosi è dovuta a gastrite o esofagite da reflusso, conseguenza di un’ernia dello iato esofageo (passaggio tra esofago e stomaco).
In questi caso si consiglia una visita da medico specialista in gastrointerologia che prescriverà una terapia medica con farmaci anti-acidi.
Alitosi intestinale
Le alitosi intestinali sono una condizione molto più rara rispetto alle alitosi derivanti dal primo tratto del tubo digerente o respiratorio.
Le alitosi intestinali interessano il sistema respiratorio poiché attraverso di esso avviene l’eliminazione di gas presenti nell’intestino.
Per risolvere il problema, è necessario rivolgersi ad un medico specialista in gastroenterologia che predisponga gli esami diagnostici e le terapie del caso.
Alitosi cronica
Questo tipo di alitosi consiste in una alitosi di una delle cause sopra descritte che sia stata a lungo trascurata e mai risolta.
Prevenzione dell’alitosi di tipo orale
Per prevenire l’insorgere di malattie parodontali e tenere alla larga i disturbi delle alitosi che interessano il cavo orale, è buona idea sottoporsi a regolari sedute di igiene professionali, nel quale il paziente verrà istruito sulle manovre di igiene orale domiciliare più idonee per la propria specifica conformazione anatomica e biologica e per la tendenza o meno a sviluppare stati infiammatori.
Avere cura della propria igiene orale quotidianamente è condizione fondamentale. Nonostante i media pubblicizzino spazzolini rivoluzionari e dentifrici miracolosi, il vero alleato per la salute orale è il filo interdentale, l’unico capace di rimuovere accumulo di placca e residui di cibo spesso intrappolati tra i denti o sotto il colletto delle gengive: se i punti di contatto tra i denti sono ottimali e dunque il filo interdentale passa “cantando”, vi sono le condizioni giuste per avere una bocca sana e “fresca”.
Piorrea
Cos’è la piorrea: cause e sintomi
La piorrea è un termine non-specialistico di uso comune che indica quella fase particolarmente acuta della parodontite. I tipici sintomi della piorrea sono la fuoriuscita di pus dal bordo gengivale talora associata ad una evidente mobilità dentale che va a compromettere la normale attività masticatoria e funzionale e nel tempo porta alla perdita dei denti stessi.
Le cause della piorrea sono le stesse della malattia parodontale, dove si assiste inizialmente alla comparsa della gengivite (che si manifesta con arrossamento e sanguinamento delle gengive) che sfocia poi in parodontite la quale, con il permanere eccessivo di batteri nel solco tra dente e gengiva, dà luogo ad un’infezione capace di distrugge le fibre del legamento parodontale che unisce la radice del dente all’osso alveolare.
Se paragonassimo l’infiammazione acuta della piorrea ad una battaglia, ci troveremmo di fronte alla disfatta delle difese cellulari rispetto all’aggressione dei batteri. Il pus non è altro che la visualizzazione macroscopica dei cadaverini dei granulociti neutrofili che rappresentano le sentinelle morte e sconfitte che difendevano il parodonto profondo dall’aggressione batterica che li ha sterminati.
Piorrea lieve, come agire
Il termine “piorrea lieve” è improprio, in quanto la piorrea è uno stato infiammatorio acuto. Chi usa questa definizione intende indicare le prime uscite di pus dal solco gengivale, che normalmente, se e quando riconosciuta dal paziente, rappresentano uno stato avanzato della malattia parodontale che va subito trattata con delle sedute programmate da un dentista con approfondite conoscenze parodontali.
Piorrea grave: cos’è e cosa fare
La piorrea grave si differenzia dalla cosiddetta “piorrea lieve” per la presenza di altri sintomi oltre alla fuoriuscita di pus dal margine gengivale. Generalmente uno o più denti presentano una mobilità tale da compromettere la funzione masticatoria e spesso anche l’estetica dal momento che gengive risultano molto arrossate e gli incisivi si presentano sventagliati a seguito del collasso del morso dei denti posteriori. Tutti questi segni e sintomi della piorrea grave fanno parte di una parodontite terminale (ovvero di stadio 4).
Un fatto importante che non tutti sanno è che un livello di infiammazione così elevato danneggia gravemente la salute del paziente anche in altri organi: ad esempio è ormai dimostrata una correlazione evidente con la più facile insorgenza di malattie sistemiche come l’infarto miocardico.
Cosa fare dunque in caso di piorrea? È bene sottoporsi al più presto ad una visita specialistica di parodontologia con un odontoiatra esperto, in grado di fermare la parodontite e poi di gestire una situazione di compromissione orale avanzata con terapia multi-specialistica.
Come curare la piorrea
Una volta diagnosticata la malattia parodontale in fase avanzata/terminale, viene valutato il grado di compromissione parodontale dente per dente, in modo da stabilire il numero e la posizione di denti persi rispetto a quelli che possono essere recuperati.
Si procede dunque alla pianificazione di sedute di terapia parodontale non-chirurgica al fine di eliminare gli agenti patogeni e dunque arrestare l’infiammazione. Questa fase può durare alcuni mesi e se non fosse sufficiente a risolvere il problema, sarà necessario programmare una terapia parodontale di tipo chirurgico che agisca in maniera più profonda per eliminare i difetti ossei causati dalla malattia (chirurgia resettiva) o per rigenerare i difetti con caratteristiche idonee (chirurgia rigenerativa).
Un bravo clinico, con uno studio organizzato e con sufficiente competenza per le riabilitazioni orali, deve prendere in esame non solo gli aspetti parodontali ma anche tutti i parametri necessari per ottenere un’ottimale riabilitazione estetico-funzionale su dentatura naturale o protesica, su denti o impianti.

Guarigione e mantenimento
La guarigione da piorrea è possibile solo se il paziente (debitamente istruito da igienista dentale qualificato) collabora attivamente praticando un igiene orale domiciliare ottimale .
Inoltre, a chi è stata diagnosticata una parodontite avanzata, riceverà un programma specifico di sedute di terapia parodontale non chirurgica preliminare al trattamento e dopo la riabilitazione dovrà sottoporsi a visite d’igiene professionale con regolarità e, in base alla propria predisposizione (diatesi) a sviluppare nuovamente l’infiammazione, con un trattamento parodontale di supporto individuale.
E’ compito importantissimo dell’igienista istruire il paziente circa le corrette manovre d’igiene orale, che prevedono un uso sapiente del filo interdentale, talora di scovolini inter-prossimali, in associazione con sciacqui battericidi a base di clorexidina, e durante le fasi acute della patologia, in collaborazione con il parodontologo, riportare al più presto in salute i tessuti di sostegno dei denti (parodonto profondo), talora anche con una terapia antibiotica sistemica.
Malattia parodontale e sorriso
Purtroppo il paziente si accorge che il suo sorriso è compromesso solo quando nota che le gengive sono di colore scuro e di forma irregolare e osserva un disallineamento dei denti e/o la comparsa di mobilità di alcuni di questi.
A differenza di un ascesso dentale che gonfia in modo evidente e fa male, la piorrea è una infiammazione subdola in quanto non viene avvertita subito dal paziente poiché è asintomatica.
Purtroppo la fuoriuscita continua di pus dal bordo gengivale, non provocando dolore e non essendo visibile può essere presente non diagnosticata per diversi anni e portare a un deterioramento lento della salute orale con conseguenze negative anche sull’estetica del sorriso.
Questa situazione di grave infiammazione parodontale è di facile diagnosi tramite lo stimolo compressorio dei tessuti gengivali durante una visita specialistica.
È evidente che i pazienti a cui viene diagnosticata la piorrea, devono essere ben informati sulle diverse soluzioni terapeutiche con cui ripristinare la salute e la bellezza del sorriso.
Estrazione del dente
Perchè procedere all'estrazione della radice del dente
La radice di un dente deve rimanere sana e perlopiù integra per non perdere la sua capacità di radicare il dente all’osso e affinché non diventi un accesso facile per i batteri.
L’estrazione diviene necessaria quando il dente è talmente compromesso a tal punto da non poter essere recuperato e rischiare di minare la salute dei suoi tessuti e dei denti contigui.
In questo caso è necessario rivolgersi ad un dentista esperto capace di diagnosticare correttamente la compromissione del dente, in quanto sarebbe un grave errore estrarre un dente che può essere recuperato.
Al contrario è altrettanto sbagliato tentare di salvare radici dentali irrecuperabili con inutili sedute, interventi, ricostruzioni e quant’altro. E’ come costruire una casa sulla sabbia e il risultato non è solo quello di perdere tempo, soldi e rischiare di provare dolore inutilmente, ma è sopratutto quello di dover procedere prima o poi ad un’estrazione in urgenza (quando magari si è in vacanza o fuori sede) dopo un’eventuale frattura delle radici e/o la comparsa di un ascesso che comporta ulteriori lesioni.
Quando ricorrere all'estrazione chirurgica del dente
Temporeggiare sull’estrazione di un dente perso, può portare ad una parziale perdita di osso, complicando la normale tecnica di posizionamento immediato dell’impianto post-estrazione. Questa via, in presenza di un tessuto osseo sano, è la scelta migliore per riabilitare la dentatura e per non doversi sottoporre in un secondo momento a un intervento d’innesto osseo che incrementerebbe dolore, fastidi, tempi di guarigione, numero di sedute e costi del trattamento.
Le cause che portano all'estrazione della radice del dente
Le cause che portano alla perdita di un dente (e dunque alla necessità di estrarre la sua radice) sono molteplici e sono relative alle condizioni di salute e igiene della dentatura di ciascun paziente.
In generale le cause più frequenti sono carie profonde, fratture della radice, malattie parodontali in fase terminale e cure odontoiatriche incongrue.
- Nell’infanzia l’estrazione dentale interessa generalmente i denti da latte, che vengono estratti nei casi in cui la loro permanenza impedisca una corretta eruzione dei sottostanti denti permanenti. Nei rarissimi casi in cui l’estrazione dentale interessi un dente permanete (perchè malformato, gravemente cariato o lesionato) talora è necessario impostare un’adeguata terapia ortodontica per evitare futuri mal-posizionamenti dentali.
- Nell’età adulta, capita di dover procedere ad una estrazione dentale a seguito di una frattura radicolare. Questa condizione è più frequente in pazienti che digrignano o serrano eccessivamente i denti. La ripetizione di questi movimenti involontari (che avvengono spesso nel sonno o in momenti di forte stress), può portare negli anni all’anchilosi del legamento che unisce il dente all’osso e che funge da “ammortizzatore”, portando prima o poi le radici a fratturarsi.
- Nella terza e quarta età, oltre alle fratture, si deve procedere all’estrazione dentale anche in presenza di denti sani ma con radici ormai completamente demineralizzate o cariate. Questa condizione può essere perlopiù prevenuta qualche decina di anni prima con la copertura della dentina esposta mediante corone.
Come avviene un’estrazione chirurgica dentale
La tecnica di estrazione avviene mediante tre manovre: periotomia (cioè taglio dell’attacco parodontale), lussazione del legamento e rimozione della radice. In alcuni casi, per preservare l’osso alveolare, la radice viene frazionata in più parti che vengono rimosse in modo minimamente traumatico ed indolore con apparecchio piezoelettrico (Piezosurgery).
Oggi, in odontoiatria, la tecnologia piezoelettrica applicata alle estrazioni ha permesso lo sviluppo e consolidamento di protocolli chirurgici scientificamente provati e all’avanguardia che permettono di preservare al meglio l’osso alveolare, semplificando la terapia ricostruttiva.
L’estrazione viene fatta in anestesia locale che rende indolore l’operazione.
Estrazione del dente con granuloma
Il granuloma è il risultato di un meccanismo di difesa che l’organismo mette in atto per evitare che i batteri presenti nel canale del dente possano raggiungere altri organi.
La formazione di un granuloma avviene all’apice della radice del dente, tranne che in presenza di un ascesso, è generalmente asintomatico, quindi la sua diagnosi è radiografica.
Una volta diagnosticato il granuloma apicale è necessario assumere gli antibiotici per procedere alla sua esportazione in sicurezza, in quanto esso rappresenta spesso la principale causa di malattie infiammatorie in altre sedi che possono portare infezioni sistemiche e coinvolgere organi come il cervello (ascesso cerebrale), il cuore (endocardite batterica), i reni (glomerulonefrite), gli occhi (uveite), ecc.
La rimozione del granuloma apicale, può avvenire per via non-chirurgica o chirurgica nelle seguenti modalità:
- Nella maggior parte dei casi, si procede con terapia non-chirurgica (trattamento canalare), ovvero mediante la detersione dei batteri e il sigillo del canale radicolare.
- Ove questa operazione non sia possibile, è necessario asportare il granuloma per via chirurgica mediante apicectomia, una tecnica chirurgica che prevede l’amputazione dell’apice del dente, la disinfezione e il sigillo della radice amputata.
- Nei casi più severi, quando la diagnosi evidenzia l’impossibilità di recuperare la radice con le tecniche appena descritte, è necessario procedere all’estrazione della radice coinvolta, contestualmente alla rimozione del granuloma.
Estrazione dei denti inclusi
Un dente si dice “incluso” quando non riesce ad erompere completamente dalla gengiva e di conseguenza a raggiungere la sua posizione corretta all’interno dell’arcata dentale.
Un dente incluso può essere parzialmente “intrappolato” all’interno dei tessuti ossei e/o gengivali, mentre è totalmente incluso quando non ha alcuna comunicazione con la cavità orale.
L’inclusione interessa innanzitutto i denti del giudizio e più raramente i canini superiori o i premolari. L’inclusione avviene prevalentemente durante la permuta dei denti da latte quando i denti permanenti non trovano spazio sufficiente per erompere.
L’estrazione dei denti totalmente inclusi è necessaria solo qualora diventino causa di lesioni infiammatorie (vedi cisti) o neurologiche per compressione del nervo alveolare inferiore o quando interferiscono negativamente sui denti contigui.
Se ad essere incluso è un canino (dente prezioso per la funzione occlusale) è consigliabile preservalo intervenendo chirurgicamente per “liberarlo” e poi tramite apparecchio ortodontico per guidarlo alla sua corretta sede.
Estrazione del dente nel palato
Questo tipo di estrazione viene effettuata in presenza di denti inclusi e generalmente si tratta del canino. Si procede alla sua asportazione nei rari casi in cui non sia possibile riportarlo in arcata con terapia ortodontica chirurgicamente guidata.

Tempi di guarigione dopo l’estrazione
Estratto un dente, rimane una ferita aperta, la cui guarigione spontanea avviene con formazione di tessuti di riparazione, dalla profondità verso la superficie.
La guarigione in superficie è completata quando si forma un tessuto epiteliale che protegge la guarigione dei tessuti sottostanti che è più lenta. In genere, a seconda della compromissione dell’osso alveolare, della lunghezza della radice e soprattutto delle capacità di risposta individuale, questo processo di guarigione può completarsi da un paio di settimane ad un paio mesi.
La guarigione dev’essere seguita in modo individuale per le diversità anatomiche e biologiche di ciascun paziente.
Al termine del processo di guarigione post-estrattivo, si verifica sempre un riassorbimento dell’osso crestale con una perdita di volume che in un anno è circa il 50%, rendendo difficoltoso il posizionamento di un eventuale impianto dentale. Per questo motivo, quando è possibile, è fondamentale prevenire il riassorbimento osseo al termine dell’estrazione utilizzando tecniche di ingegneria tessutale che prevedono l’inserimento di bio-materiali e fattori di accrescimento prelevati dal sangue.
Lo scopo di queste tecniche è quello di favorire la rigenerazione dei tessuti riducendo al massimo i fastidi post-estrattivi.
Estrazione Dente Del Giudizio
Uno studio dell'American Association of Oral and Maxillofacial Surgeons evidenzia che l’estrazione del dente del giudizio è necessaria circa nel 30% della popolazione, e che l’intervento risulta più favorevole se effettuato entro i 25 anni di età.
Nonostante l’estrazione dei denti del giudizio sia un’intervento piuttosto comune è sempre importante rivolgersi a professionisti competenti e studi attrezzati con tecnologie ossee piezoelettriche per evitare dolore, complicanze o nel peggiore dei casi danni irreversibili.
Perché procedere all'estrazione del dente del giudizio
Il “terzo molare" è chiamato comunemente dente del giudizio poiché erompe intorno ai 18 anni di età. Se la sua eruzione trova spazio sufficiente nell’arcata dentale dev’essere considerato positivamente come un normale molare, in quanto aumenta le capacità masticatorie e come tale va preservato e se necessario curato.
Tuttavia, quando lo spazio nell’arcata è insufficiente per permetterne una corretta eruzione, il dente del giudizio rimane incluso totalmente o parzialmente nei tessuti.
In questi casi viene generalmente programmata l’estrazione del dente per evitare che la sua corona, inclinata e sovente in contatto con la radice del molare vicino (detto secondo molare o “dente dei 12 anni”), possa lesionare quest’ultimo o creare nel tempo i presupposti per un difetto parodontale.
In caso di un’inclusione parziale (ovvero quando la corona del dente del giudizio è solo in parte coperta dai tessuti) si determina la formazione di una “pseudo-tasca”, che favorisce lo sviluppo dei batteri responsabili di episodi infiammatori talora fastidiosi attorno alla corona del dente (noti appunto col termine di peri-coronite) che cronicizzata può anche essere causa di una grave infezione sistemica.
Un sintomo frequente è il sanguinamento provocato dalle cuspidi del dente del giudizio superiore che chiude sulla gengiva.
Quando estrarre il dente del giudizio?
L’età migliore per procedere all’estrazione del dente del giudizio è quella compresa tra i 18 e 25 anni, perchè l’intervento, salvo eccezioni, risulta poco traumatico, soprattutto se eseguito con tecniche piezoelettriche.
Nei pazienti adulti e in quelli anziani, l’estrazione del dente del giudizio incluso presenta maggiore difficoltà chirurgiche perchè spesso le radici sono diventate anchilotiche e c’è una maggiore possibilità di avere problematiche sistemiche che complicano il post-operatorio.
Idealmente, la tecnica meno invasiva per estrarre il dente del giudizio è la germectomia precoce, ovvero quando il dente del giudizio si presenta come una piccola “gemma” dentale (intorno all’età di circa 10 anni), che può essere semplicemente aspirata mediante una piccola incisione laterale di 4mm per lato, per un tempo operatorio complessivo di circa 10-15 minuti.
A livello etico non è tuttavia una decisione semplice, in quanto si tratta di un intervento preventivo fatto per evitare un eventuale (ma non certo) mal-posizionamento del dente. Generalmente sono i genitori del giovane paziente che chiedono al dentista questo tipo di soluzione, per aver esperito sulla propria pelle un’estrazione complessa o traumatica del dente del giudizio in età adulta.
Dente del giudizio incluso
Quando un dente del giudizio non erompe correttamente nell’arcata dentale e rimane incluso, si procede abitualmente con la sua rimozione.
L’estrazione del dente del giudizio incluso può essere un intervento assai difficile e delicato quando le condizioni anatomiche non sono favorevoli, e talvolta rischioso nei casi in cui il nervo alveolare inferiore si trovi in una posizione svantaggiosa.
Attraverso un’attenta valutazione radiografica da parte dell’operatore e l’utilizzo di una classificazione di difficoltà chirurgica, sviluppata dal prof. Vercellotti specificamente per l’estrazione dei denti del giudizio, è possibile predire le difficoltà chirurgiche in modo da scegliere le tecniche più opportune per operare in massima sicurezza e per poter informare il paziente circa il tipo di anestesia, i tempi e i costi dell’intervento.
Grazie all’utilizzo in odontoiatria della chirurgia ossea piezoelettrica (ideata presso il nostro studio e ormai utilizzata in tutto il mondo) , è possibile sezionare con precisione la corona del dente e le sue radici, che ridotte a piccoli pezzi vengono estratte delicatamente con una pinzetta chirurgica, riducendo così i rischi operatori e i fastidi per il paziente.
In particolare, se l’intervento viene eseguito da un chirurgo competente, non esiste alcun rischio di lesioni neurologiche permanenti.
Il nostro studio è specializzato in estrazione dei denti del giudizio ed è attrezzato con le tecnologie migliori capaci di rendere anche queste operazioni indolori in sede intra-operatoria e ridurre la sintomatologia nel post-operatorio.
La presenza di un anestesista durante l’intervento e la somministrazione di appositi farmaci al termine della chirurgia permettono al paziente di non percepire dolore.
Dente del giudizio non incluso
La tecnica estrattiva di un dente del giudizio non incluso risulta certamente più semplice rispetto a un dente incluso. La difficoltà operatoria, in questo caso, dipenderà dalle caratteristiche delle radici.
Una volta fatta la valutazione radiografica e stabilita la difficoltà chirurgica, si procede all’estrazione del dente del giudizio come fosse un normale molare.
Dente del giudizio inferiore
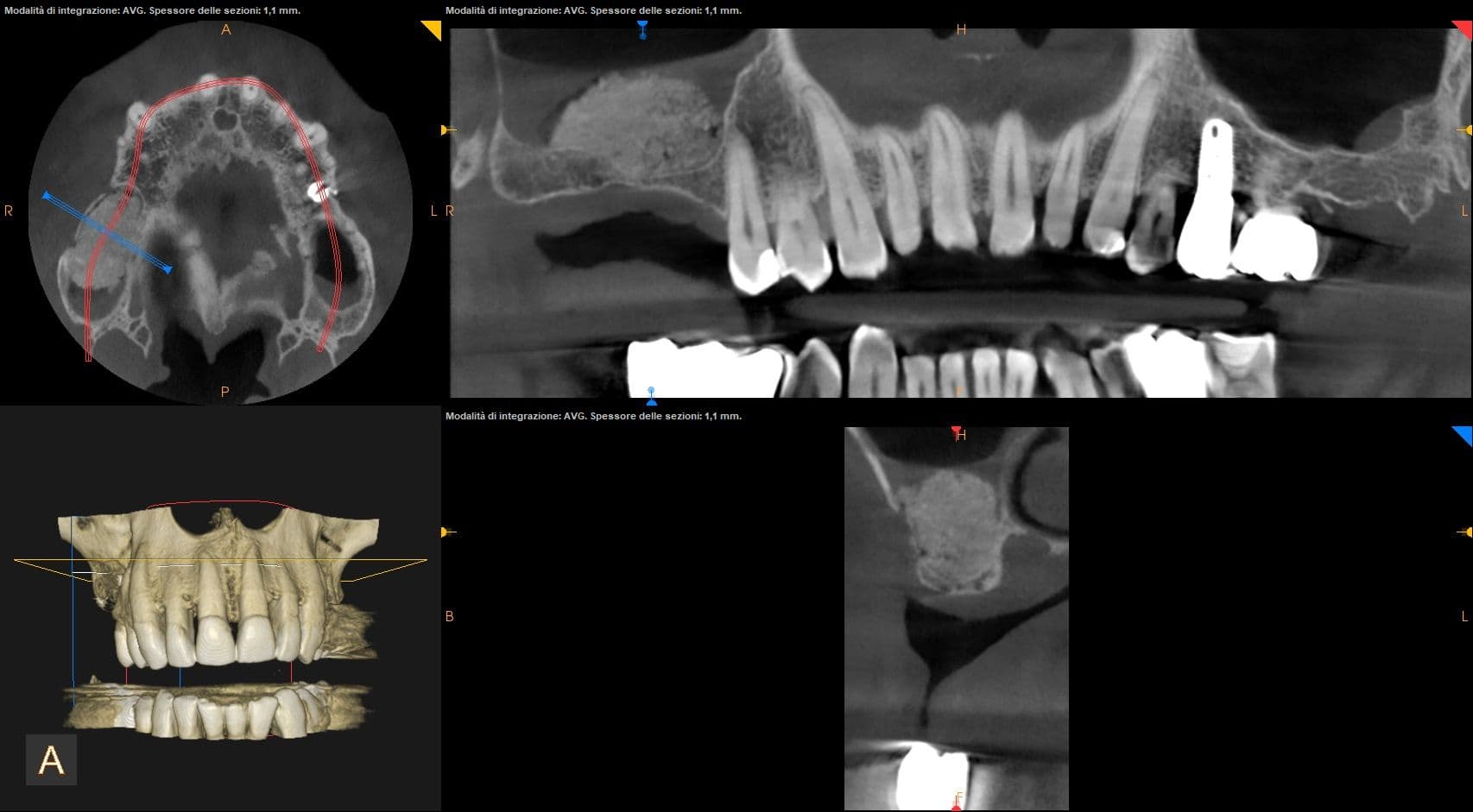
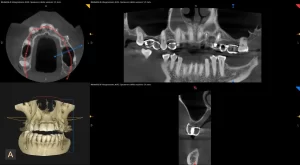
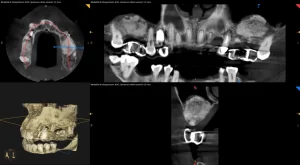
L'estrazione del dente del giudizio inferiore è una chirurgia normalmente più complessa che nell’arcata superiore per la presenza del nervo alveolare e necessita di una diagnosi radiografica pre-chirurgica sulle immagini della tac per stabilire i seguenti parametri: la profondità dell’inclusione, il volume e la densità dell’osso circostante, la difficoltà delle estrazioni delle singole radici una volta rimossa la corona, il grado di coinvolgimento del nervo alveolare e l’età del paziente.
Dente del giudizio superiore
L'estrazione del dente del giudizio superiore trova indicazione in presenza di un’affollamento dei denti posteriori.
Attraverso lo studio della radiografia panoramica è possibile valutare la sua posizione rispetto alle radici del secondo molare e ai rapporti con il seno mascellare.
La malposizione del dente del giudizio superiore, fa si infatti che talvolta le sue radici si trovino all’interno del seno mascellare (cavità paranasale) per cui, al termine dell’estrazione, bisogna provvedere a guidare la guarigione per impedire il verificarsi di una comunicazione oro-sinusale.
L’intervento della rimozione del dente del giudizio superiore può essere talvolta complesso per l’eccessiva mineralizzazione dell’osso peri-radicolare.
La chirurgia ossea piezoelettrica ideata nel nostro studio ha semplificato e migliorato queste tecniche soprattutto riducendo gonfiore e altri stati di discomfort post-operatoria.
Infine, una volta rimossi i denti del giudizio superiori, può essere utile riposizionare i secondi molari nell’arcata dentale con un semplice apparecchio ortodontico.
Estrazione dei 4 denti del giudizio
Generalmente, quando si devono estrarre tutti e 4 i denti del giudizio è preferibile agire in due sedute, occupandosi di un lato alla volta, ovvero estraendo nella stessa seduta il giudizio inferiore e quello superiore, in modo di consentire al paziente una normale funzione masticatoria dal lato opposto.
Dal mese successivo si può quindi procedere all’estrazione della rimanente coppia di denti del giudizio.
Solamente in casi di forza maggiore o di particolare facilità operatoria (ad esempio in presenza di apici lontani dall’alveolare inferiore e dall’arteria mascellare superiore), ed espressamente su richiesta del paziente, è possibile procedere all’estrazione dei 4 denti del giudizio in un’unica seduta in sedazione cosciente.
In questo caso è molto importante seguire le indicazioni della terapia farmacologica e utilizzare tecniche di ingegneria tessutale per favorire i processi di guarigione.
Chirurgia maxillo facciale per estrazione del dente del giudizio
Qualora un paziente debba sottoporsi ad una chirurgia maxillo-facile correttiva a causa di discrepanze scheletriche tra la mandibola e la mascella, è fondamentale che, al momento dell’intervento non siano presenti da almeno 4/6 mesi eventuali denti del giudizio, in quanto è proprio in questa sede che il chirurgo maxillo facciale deve intervenire chirurgicamente per eseguire le osteotomie necessarie a muovere le basi ossee.
Conclusione
Oggigiorno anche le estrazioni del dente del giudizio più complesse possono essere gestite in assoluta sicurezza grazie alle tecniche piezoelettriche che sono caratterizzate da uno straordinario controllo intra-operatorio e che quindi permettono all’odontoiatra competente di affrontare qualunque tipo di inclusione senza produrre conseguenze neurologiche.
Bruxismo
Cos'è il bruxismo
Il bruxismo è un movimento involontario e inconsapevole non fisiologico di contrazione dei muscoli della masticazione e di sfregamento tra le arcate dentali (detto digrignamento).
Trascurare questa parafunzione può portare a varie situazioni patologiche quali l’usura dello smalto dentale e successivamente ad incrinature e fratture radicolari e inoltre a disfunzioni dell’articolazione temporo-mandibolare che possono generare alterazioni funzionali nella mobilità della mandibola riducendone la capacità di apertura e chiusura, talora di masticazione e in alcuni casi essere responsabili di una sintomatologia neurologica del trigemino.
Cause del bruxismo
I fattori che generano il bruxismo possono essere di tipo psichico (ansia, stress) e/o di tipo locale (anche nell’infanzia) quali la presenza di mal-posizionamenti dentali che determinano un contatto precoce durate la chiusura dei denti. Queste “zone grilletto” inviano un segnale di trauma al sistema nervoso centrale che, risponde con movimenti eccentrici di “automolaggio” nel tentativo di eliminare l’interferenza e riportare l’occlusione in equilibrio.
Generalmente le zone grilletto sono dovute a denti naturali mal-posizionati o in presenza di protesi, capsule (dette corone), otturazioni non eseguiti in modo corretto.
In genere si possono distinguere due fenomeni di parafunzione che differiscono tra di loro per l’ampiezza del movimento: uno più ampio chiamato digrignamento e uno più limitato chiamato serramento.
- Il digrignamento consiste in una contrattura muscolare involontaria (e il più delle volte inconsapevole perchè avviene durante il sonno) caratterizzata da ampi movimenti mandibolari tali da determinare lo sfregamento dei denti della mandibola con quelli della mascella. Ciò avviene frequentemente nei pazienti che presentano al contempo un’occlusione non corretta e uno stato di stress
- Il serramento avviene quando le arcate dentali si chiudono tra loro con molta forza come fossero una morsa. Questa parafunzione può avvenire sia durante la notte ma più spesso durante il giorno, specialmente quando si è molto concentrati o in momenti di forte stress. In questo senso bruxismo interessa generalmente pazienti che hanno un sistema propriocettivo particolarmente sensibile o di chi tenda a somatizzare lo stress e di conseguenza scarica le tensioni serrando con forza i denti.
Sintomi e conseguenze del bruxismo
I principali sintomi del bruxismo, oltre allo stridere dei denti nel sonno (che possono percepire coloro che dormono vicino al soggetto interessato), sono l’ipersensibilità al freddo (quando l’usura dello smalto dentale ha esposto la dentina), o un dolore dentale non molto intenso e spesso intermittente dovuto ai tessuti del legamento parodonotale ischemici perché eccessivamente stimolati. Molte volte i pazienti lamentano mal di testa che viene diagnosticato come una emicrania o più raramente cefalea.
Tutti questi sintomi, soprattutto quelli del dolore dentale, divengono sempre più significativi quando si verificano danni dentali quali incrinature o fratture verticali delle radici.
Purtroppo il bruxismo da digrignamento non si ferma una volta auto-limata la zona grilletto responsabile, bensì si autoperpetua poiché, nel cambiare l’assetto occlusale, l’automolaggio genera nuove zone grilletto.
Come smettere di digrignare i denti: rimedi per il bruxismo
La prima cosa da fare in presenza di un presunto bruxismo è rivolgersi a un dentista competente in occlusione che risolva la contrattura muscolare che l’ha generato (ed è sempre presente).
Questa prima fase è fondamentale prima di procedere ai restauri estetico-funzionali delle abrasioni del smalto e per conferire un corretto schema occlusale.
Il primo passo è quello di eliminare i contatti dentali non corretti. Per fare questo, generalmente, si utilizza un apparecchio detto “bite” che salvaguarda i denti dall’usura del bruxismo sopprimendo i riflessi di cui abbiamo accennato e agendo come il riavvio di un computer o un telefonino di cui non si riesce più a controllare le funzioni.
Il bite da bruxismo consiste in placche di resina, calzate perfettamente alla dentatura dell’arcata inferiore o superiore. Il confezionamento e il posizionamento di questi bite dev’essere fatto su misura e in modo competente e ancora più importante dell’essere posizionato in bocca secondo schemi occlusali fisiologici. Questo è necessario perché permette di evitare che un bite incongruo (ad esempio comprato in farmacia) possa portare ad un ulteriore deterioramento dell’articolazione temporo-mandibolare.
Nel giro di qualche settimana, una volta decontratta la muscolatura masticatoria, dopo un paio di visite è possibile risolvere un’eventuale patologia articolare ed individuare facilmente la zona grilletto causa del bruxismo e procedere con la sua risoluzione con un molaggio selettivo o con un eventuale restauro.
Una eventuale correzione occlusale può avvenire in modo sottrattivo (limando i contatti occlusali) o additivo (aggiungendoli dove manchino) e generalmente porta ad eliminare l’uso del bite. In altri casi è necessario procedere con una terapia ortodontica di riallineamento
oppure, quando non sia possibile e non si voglia risolvere le discrepanze di tipo scheletrico, si può continuare ad usare il bite notturno per preservare la dentatura nel tempo.
Sovente, dopo una prima visita, in presenza di rumori articolari, è necessario procedere con una risonanza magnetica prima di realizzare il bite perché un suo approssimativo posizionamento può anche aggravare la patologia iniziale.
Come ricostruire un sorriso danneggiato da usure
La moderna odontoiatria permette oggi di ripristinare in modo assolutamente non invasivo anche le usure dentali più gravi grazie alla terapia adesiva grazie a nuovi materiali e tecniche che permettono risultati di grande soddisfazione. Questo significa che non è più necessario limare i denti naturali (e quindi per forza di cose creare un ulteriore danno biologico) per fare delle capsule (corone) di copertura totale, ma è sufficiente utilizzare i denti usurati come base per le nuove ricostruzioni.
Il risultato funzionale è quello di ottenere una occlusale ideale che si ottiene ripristinando l’altezza originaria dei denti ( e quindi il conseguente aumento della dimensione verticale della bocca) con un vantaggio sia per la muscolatura masticatoria e che per l’estetica delle labbra.
Il risultato estetico si ottiene ridando ai denti la dimensione e la forma degli elementi naturali e correggendo, in accordo con il paziente, alcuni disallineamenti ed inestetismi sino ad ottenere un sorriso naturale e luminoso.
Questi risultati sono possibili grazie a un rigoroso metodo di lavoro che predispone ogni singolo dettaglio prima dell’appuntamento in cui viene effettuata la tecnica adesiva sull’intera arcata, a cui segue un’altra seduta per l’arcata antagonista.
In sole due sedute odontoiatriche, senza anestesia e senza alcun fastidio, è possibile ripristinare la dentatura usurata negli anni dal bruxismo.
Come salvaguardare il sorriso e l’occlusione
La prevenzione, la diagnosi e la terapia del bruxismo permettono a ciascun paziente di poter mantenere o di poter ripristinare una corretta funzione masticatoria, articolare ed estetica.
E’ evidente che tutto ciò è possibile solo in ambiente specialistico, per la presenza di dentisti competenti in questa materia.
Devitalizzazione del dente
Cos’è la devitalizzazione?
Per devitalizzazione si intende la rimozione della polpa dentaria (che comprende vasi sanguigni e terminazioni nervose), sia dalla camera pulpare (la zona all’interno della dente dove è contenuta la polpa dentaria) che dalle radici dentali fino al loro apice.
Estirpato il nervo (pulpectomia o nervectomia) viene eseguita la detersione del materiale organico dalla dentina e, terminata la disinfezione della camera pulpare e dei canali, viene praticata una sagomatura dei canali in modo da favorire quindi una perfetta otturazione degli stessi con tecniche e materiali idonei che ne assicurano un perfetto sigillo nel tempo (terapia canalare).
In genere denervazione e terapia canalare si eseguono nella stessa seduta assieme con l’otturazione in composito della corona del dente.
Perché devitalizzare un dente?
La causa più frequente di devitalizzazione è quando un paziente si presenta con un mal di denti dal dolore acuto e molto intenso, spesso refrattario anche alla terapia farmacologica. A causarlo è un’infiammazione della polpa dentale (chiamata pulpite) caratterizzata da un notevole aumento dell’afflusso di sangue che comprime le cellule che tappezzano la parete camerale determinando un dolore nevralgico che si accentua con il freddo e con il clinostatismo (cioè da sdraiati). La pulpite infatti è un dolore che compare prevalentemente di notte.
E’ importante sapere che appena viene eseguita una anestesia intra-pulpare il dolore cessa immediatamente e si può praticare la denervazione in modo completamente indolore.
La devitalizzazione è indicata anche in caso di carie penetranti cioè che raggiungono la polpa dentaria e determinano una infiammazione del tessuto pulpare.
Un’altra indicazione per la devitalizzazione è in caso di abrasioni o fratture dei denti estese fino alla polpa dentaria o quando quest’ultima è andata in necrosi in seguito a traumi avvenuti anche a distanza di anni o in seguito ad otturazioni molto profonde.
La devitalizzazione con terapia canalare è indispensabile anche in presenza di carie destruenti quando sia necessario inserire un perno nel canale come ritenzione per la ricostruzione.
N.B. La terapia canalare senza denervazione prende il nome di ritrattamento canalare e viene eseguita in sostituzione di una precedente terapia canalare inadeguata soprattutto quando sono presenti granulomi apicali o per prevenire l’insorgenza.
Perché il dente devitalizzato è nero?
Quando un dente precedentemente devitalizzato si presenta di colore scuro o addirittura nero significa che c’è stata una emorragia all’interno della polpa, o per un trauma o per una denervazione in cui non sia stata eseguita in modo sufficiente la detersione della camera pulpare e dei canali.
Le pareti dentali infatti sono caratterizzate dalla presenza di decine di migliaia di microtubuli in cui si possono depositare i globuli rossi la cui emoglobina contiene ferro che una volta ossidato diventa scuro.
Questo tipo di evenienza non è più così comune con le tecniche di endodonzia moderne.
Come sbiancare un dente devitalizzato?
Lo sbiancamento di un dente scuro prevede il posizionamento di un apposito gel a base di perborati ad azione fortemente sbiancante preceduto dall’attivazione del perossido di idrogeno 35%, da ultrasuoni.
Il gel viene lasciato all’interno della corona del dente per alcuni giorni sino ad ottenere il risultato previsto.
Purtroppo se la pigmentazione del dente è di vecchia data, non sempre si ottiene un risultato soddisfacente e in questi casi è preferibile limare lo smalto e coprire il dente con una corona (capsula).
Quali sono le fasi di una devitalizzazione?
La devitalizzazione di un dente avviene per fasi successive: fresaggio della corona e apertura della camera pulpare, sondaggio del canale/canali, rimozione della polpa dentaria, sagomatura e detersione canalare, otturazione canalare e chiusura del dente mediante otturazione camerale e coronale con materiale composito foto-polimerizzabile.
Quando non è possibile procedere ad un trattamento canalare per via ortograda (cioè dalla corona verso l’apice) si può procedere con un intervento di chirurgia endodontica chiamato apicectomia con chiusura retrograda del canale, in corrispondenza dell’apice della radice.
Come si ricostruisce un dente devitalizzato?
Il criterio con cui si sceglie il tipo di ricostruzione della corona di un dente devitalizzato è relativo all’integrità o meno della corona rispetto alla funzione occlusale masticatoria del dente.
Generalmente, nei mono-radicolati inferiori è spesso sufficiente una semplice chiusura in composito, mentre nei superiori è spesso preferibile proteggere le cuspidi con l’adesione di un intarsio in ceramica o una corona totale, per evitare possibili fratture del dente.
Molte volte, dopo la devitalizzazione di un dente con pareti compromesse, è necessario posizionare un perno nel canale che serve come ritenzione della ricostruzione (meglio se un perno-moncone individuale in oro o in zirconia) sul quale cementare la corona definitiva.
Cosa accade alla radice di un dente devitalizzato?
Se la devitalizzazione viene eseguita in condizioni ideali e con tecnica corretta e se il dente è stato protetto con adeguata ricostruzione, non ci sono conseguenze clinicamente significative anche dopo decine di anni.
La citata perdita di elasticità della radice di un dente devitalizzato dopo 7/8 anni è un argomento non ancora comprovato dalla letteratura scientifica.
In ogni caso non ci sono dubbi sul fatto che un dente vitale sia comunque preferibile rispetto ad un dente devitalizzato.
Cosa significa se il dente devitalizzato è sensibile?
Un dente devitalizzato può essere sensibile o dolente al contatto o alla masticazione (non certo al caldo o al freddo): per alcuni giorni subito dopo la devitalizzazione è generalmente normale, ma se il sintomo dura nel tempo, è bene eseguire una diagnosi differenziale tra un episodio di periodontite (infiammazione non batterica del legamento parodontale) o una rima di frattura.
Cosa fare con un dente devitalizzato con granuloma?
Un granuloma in un dente devitalizzato indica che la terapia canalare non è adeguata (a meno che non sia recente perché i granulomi hanno bisogno di tempo per guarire) e pertanto la terapia canalare deve essere rifatta (ritrattamento).
Talvolta ciò non è possibile (per presenza di ostacoli insuperabili nel canale/canali, come ad esempio un grosso perno): in tal caso si deve asportare il granuloma con un intervento chirurgico chiamato apicectomia.
Quando è necessario estrarre un dente devitalizzato?
Generalmente un dente devitalizzato va estratto quando la quantità e la qualità della dentina radicolare o coronale non permettono una ricostruzione con prognosi a lungo periodo.
E’ un errore infatti fare vani tentativi che comportano inutili fastidi, tempi e costi. Il paziente deve essere informato circa la terapia proposta e dunque consapevole e favorevole alle scelte terapeutiche che l’operatore propone.
Le Carie dentali
Cos’è una carie dentale
La carie è una lesione del dente causata dalla presenza di sostanze acide di derivazione batterica ed inizia sempre con una piccola demineralizzazione dello superficie dello smalto (che è un minerale al 99%). Quando i batteri, attraversato lo spessore dello smalto, si approfondiscono ulteriormente all’interno della dentina, si determina la carie, ovvero una lesione del tessuto biologico vera e propria.
Come riconoscere una carie
La carie è una delle patologie dentali più diffuse (si stima colpisca circa il 90% della popolazione mondiale), e può colpire sia i denti “da latte”, sia quelli permanenti. Pertanto la prevenzione mediante una corrette igiene del cavo orale fin da bambini e un controllo periodico presso lo studio dentistico, è fondamentale per mantenere una dentatura il più possibile sana nel tempo.
E’ importante che l’igiene orale domiciliare sia eseguita in modo corretto per la rimozione di residui di cibo e soprattutto della placca batterica sia dalla superficie masticatoria che dal colletto del dente, infatti i batteri in queste zone possono creare sia una lesione dello smalto (carie) che un’infiammazione dei tessuti parodontali.
Inoltre, riconoscere una carie nel suo stadio iniziale permette di intervenire appena l’elemento dentario viene attaccato dai batteri e dagli acidi da loro prodotti. In questa fase infatti, è ancora possibile rimuovere la carie e otturare la superficie dentale in maniera minimamente invasiva con tecniche micro-restaurative. É fondamentale poter curare il dente cariato prima che la carie diventi profonda sino a penetrarne la polpa dentale.
Tutto ciò permette di evitare terapie più invasive come devitalizzazioni, ricostruzioni complesse o corone protesiche totali.
Solitamente la carie iniziale si presenta come una zona ipercromatica (ovvero più scura) in corrispondenza dei solchi dentali dei denti posteriori, che sono quelli che più difficilmente si raggiungono con le metodiche di igiene orale domiciliare.
Vi sono però alcune carie che si presentano tra un dente e l’altro, più difficili da individuare. Per riconoscere questo tipo di carie infatti occorre un occhio esperto che possa diagnosticarle la minima variazione di traslucenza dello smalto in corrispondenza della carie oppure avvalendosi di un esame radiografico.
Come capire se si tratta di carie o macchie al dente
In presenza di una zona scura del dente la diagnosi tra una zona di pigmentazione o di una carie viene diagnosticata dall’odontoiatra con un’apposita sonda molto appuntita che in presenza di una carie attraversa lo spessore dello smalto e si approfondisce nella sottostante dentina.
I sintomi della carie
La sintomatologia della lesione cariosa può essere estremamente soggettiva: alcune persone non avvertono nessun tipo di dolore, altre, soprattutto quando la carie è in fase avanzata, percepiscono fastidio/dolore consumando cibi e bevande zuccherate o acide o fredde o calde.
Quando il dolore diventa sempre più forte sino a trasformarsi in un dolore lancinante, continuo o pulsante, significa che la carie ha compromesso la polpa dentale dando luogo ad una pulpite o ad un ascesso.
Questo è il tipico dolore da pulpite che va trattato con la devitalizzazione del dente. Talvolta dopo la pulpite il dente torna ad essere completamente silente, questo è il caso della necrosi pulpare che va comunque trattata endodonticamente.
Tutti i tipi di carie: perchè non sono tutte uguali
La patologia cariosa si può classificare in base alla zona di insorgenza nel contesto dell’anatomia dell’elemento dentale. In particolare possiamo distinguere:
- Carie interprossimale o interdentale: si sviluppa tra un dente e l’altro ed è spesso causata dal mancato utilizzo del filo interdentale.
- Carie radicolare: si sviluppa sotto il margine gengivale. È frequente nelle persone portatrici di recessioni gengivali da molti anni e nei pazienti con parodontite non trattata, per la continua esposizione della superficie radicolare alla contaminazione batterica. Queste sono le carie più complesse da trattare.
- Carie “del colletto” o cervicale: si presentano in soggetti con recessioni gengivali o in caso di poca detersione nelle zone posteriori dove tende ad accumularsi molta placca batterica. Spesso in questa zona sono anche associate a gengivite per la presenza di placca.
- Carie del solco: generalmente le carie delle superfici occlusali interessano le prime due decadi di vita e sono dovute alla tipologia e quantità di placca batterica e alle caratteristiche dello smalto.
Cos’è la carie interdentale
La carie, presente nel punto di contatto tra due denti, può essere diagnosticata radiograficamente e il più delle volte può essere fermata con specifica profilassi e igiene orale.
L’origine di queste carie e molto frequente e deriva soprattutto dall’insufficiente utilizzo del filo interdentale, specie nelle prime due decadi di vita. Il filo interdentale infatti, se usato correttamente, permette di detergere gli spazi interdentali prevenendo la decalcificazione.
Quando parliamo di carie occlusale
La carie del solco occlusale è la più facile da diagnosticare perchè visibile ad occhio nudo. Generalmente queste carie avvengono in corrispondenza di solchi dei molari e premolari ed interessano le prime due decadi di vita. Esse sono dovute alla tipologia e quantità di placca batterica e alle caratteristiche dello smalto di ciascuno. Questo diverso grado di capacità di sviluppare carie (detto cariogenicità) è il motivo per cui alcune persone possono essere più esposte alla carie rispetto ad altre, ed è per questo che nei bambini con solchi profondi talvolta si preferisce sigillarli preventivamente, così da prevenire una eventuale contaminazione batterica.
Carie secca, cosa si intende
La carie secca è una carie che ha iniziato il suo processo, ma che si è poi arrestata per una diminuzione degli agenti patogeni stabilizzandosi nel contesto dello smalto. Visivamente di presenta come un punto scuro spesso nei solchi dei molari.
Va comunque tenuta sotto controllo affinché non si approfondisca ulteriormente.
Quando si tratta di carie profonda
Una volta che una carie abbia superato lo smalto e raggiunto la dentina, può approfondire velocemente lasciando delle pareti sottili di smalto che, indebolito, tende a fratturarsi e cedere.
Generalmente viene avvertita o per dolore con cibi freddi/caldi/dolci/acidi o per dolore spontaneo da pulpite.
Molte volte occorre ricorrere a trattamenti endodontico-restaurativo-protesici per ripristinare l’elemento dentario compromesso
Se la carie è superficiale
Quando la carie è superficiale coinvolge prettamente il contesto dello smalto. Generalmente è asintomatica e si sviluppa prevalentemente negli spazi interdentali o nei solchi dei molari.
Quando la carie è grave
Una carie è considerata grave quando la distruzione dei tessuti mineralizzati del dente (smalto e dentina) è così severa da ridurne la resistenza meccanica alla masticazione e da provocare un notevole danno estetico.
In genere una carie grave è una carie di tipo penetrante che ha compromesso la vitalità del dente e che pertanto richiede la sua devitalizzazione, la terapia canalare e la ricostruzione con una corona protesica dentale.
La carie più grave, chiamata carie destruente, si diagnostica quando la distruzione del corona del dente e della sua radice non può essere restaurata in modo predicibile con alcuna tecnica rendendo così necessaria l’estrazione del dente.
Carie radicolare: cosa significa
La carie radicolare si sviluppa sotto il margine gengivale, ovvero sulla radice del dente. Generalmente essa è frequente nelle persone affette da parodontite poiché in questi pazienti il livello del margine gengivale si abbassa esponendo la radice alla contaminazione batterica.
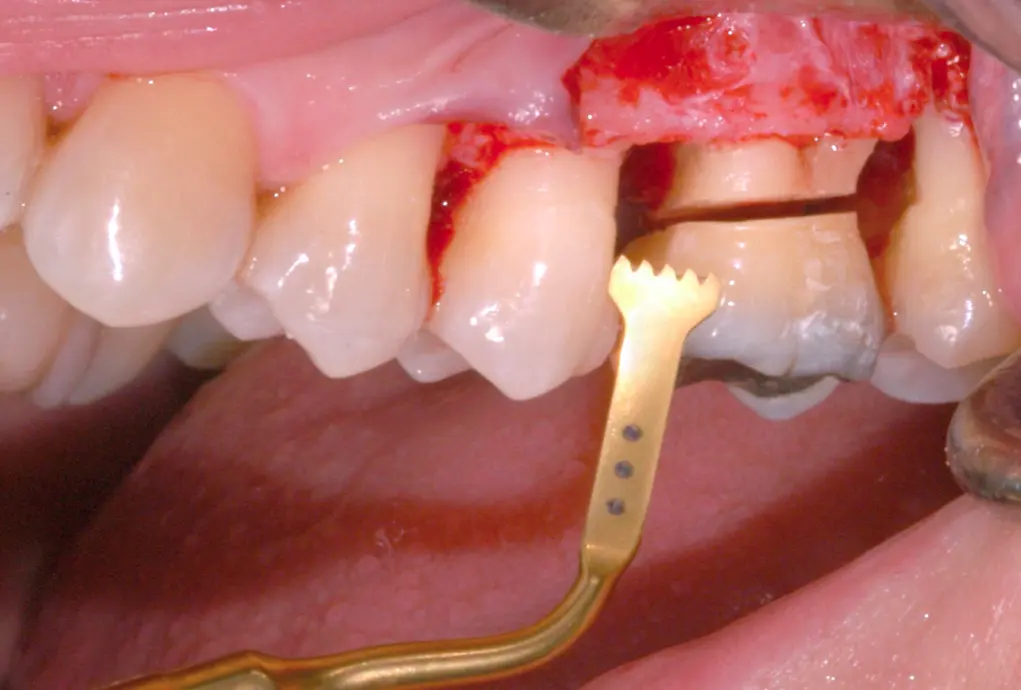
Sono le carie più complesse da trattare per la difficoltà di accesso pertanto spesso occorre trattarle nel contesto di un piccolo intervento chirurgico che serve a spostare la gengiva che copre la lesione sollevandola (tecnica di allungamento di corona). La complessità del trattamento deriva anche dalla necessità di modificare la normale festonatura dei margini gengivali per impedire che il restauro determini una violazione delle fibre dell’attacco dei tessuti parodontali.
Quando si parla di carie sottogengivale
Si parla di carie sottogengivale quando la demineralizzaizione approfondisce all’interno del sigillo della gengiva intorno al dente.
In alcune situazioni è sufficiente sollevare i tessuti gengivali, rimuovere la carie, eseguire l’otturazione e ristorare semplicemente i tessuti. In altre situazioni è necessario eseguire un allungamento della corona clinica mediante il sollevamento dei tessuti gengivali, asportare una piccola parte dell’osso peri-radicolare e chiudere i tessuti più apicali. In altri casi bisogna procedere con l’estrazione dentale.
Carie al dente del giudizio: cosa fare
La carie del dente del giudizio può manifestarsi in elementi erotti completamente, quindi non è molto dissimile dalle carie dei solchi dei molari, oppure può presentarsi in elementi inclusi nella mucosa per difficoltà nella detersione dell’elemento.
Può coinvolgere anche i denti subito davanti in caso di malposizionamenti dentali a carico dei denti del giudizio. Spesso se i denti sono mal orientati si preferisce l’estrazione del dente del giudizio. Nel caso invece in cui i denti del giudizio siano correttamente in arcata e non ci siano problemi nella loro detersione si procede alla cura della carie.
Carie ai denti da latte
Lo smalto dei denti da latte è più sottile e meno mineralizzato di quello dei denti permanenti pertanto si caria più facilmente. I bambini inoltre tendono a mangiare più dolci e ad essere più pigri nell’igiene quindi è importante monitorare la situazione ed abituarli all’igiene orale domiciliare sin da piccoli.
La cura della carie
La cura della carie consiste nella rimozione di tessuto contaminato (smalto o dentina) con apposite frese, la disinfezione della cavità e il sigillo di quest’ultima con appositi materiali resinosi modellabili.
La carie iniziale o medio avanzata può essere trattata mediante il sigillo di questa mentre quando inizia a diventare destruente occorre ricorrere ad ricostruzioni più avanzate, valutando anche la necessità di un trattamento endodontico se la carie è molto prossima alla polpa.
Le metodiche conservativo-protesiche per trattare questi tipi di carie sono l’intarsio e la corona.
L’intarsio
L’intarsio è un manufatto protesico che viene elaborato dal laboratorio odontotecnico, sulla base di una preparazione eseguita dall’odontoiatra, che modella la parte mancante del dente in questione e che poi viene cementata sul dente.
L’intarsio può interessare una o più pareti del dente ed una o più cuspidi ed in tal caso potrà chiamarsi inlay quando le cuspidi residue sono maggiori di 2 mm e quindi possono essere conservate, onlay se una delle cuspidi è inferiore ai 2 mm e quindi deve essere abbattuta e ricreata con l’intarsio, overlay quando tutte le cuspidi vengono sostituite con l’intarsio che andrà a costituire tutto il tavolato occlusale.
I materiali in cui viene fatto un intarsio possono essere diversi, come: composito, compositi con riempitivi in ceramica o zirconia, ceramica, disilicato di litio o zirconia (poco usato). Attraverso l’intarsio abbiamo il vantaggio della maggior durezza dei materiali con cui viene ricostruito il dente soprattutto per quanto riguarda il disilicato di litio e riduciamo al minimo la contrazione da polimerizzazione che inevitabilmente coinvolge tutte le resine polimerizzabili, quindi con minor rischio di infiltrazioni secondarie nel tempo.
L’intarsio è molto più conservativo della corona.
La corona
La corona o “capsula” invece prevede un sacrificio biologico maggiore andando a ridurre circumferenzialmente tutto l’elemento dentale, che se affetto da carie destruente sarà perlopiù ricostruito, e va a ricoprirlo nella sua interezza fino al margine gengivale.
I materiali più utilizzati oggi sono la zirconia, la ceramica e la metallo ceramica. Le corone vengono poi cementate con cementi appositi.
Otturazione della carie: come funziona
L’otturazione (o riempimento) dentale è una procedura odontoiatrica attuata per restaurare i denti danneggiati da processi cariosi, ripristinando struttura, morfologia ed integrità. L’otturazione dentale è sempre anticipata dalla rimozione del danno e dall’accurata disinfezione della zona.
Dopo una serie di interventi adesivi che permettono l’adesione del materiale al dente sfruttando la biologia del substrato dentale, si procede con il riempimento della cavità e la ricostruzione di pareti e cuspidi danneggiate tramite piccoli incrementi che vengono polimerizzati con una luce catalizzante.
Piezosurgery
Cos’è la chirurgia ossea piezoelettrica?
La chirurgia ossea piezoelettrica è una disciplina dell’odontoiatria e che ha superato le tradizionali tecniche di taglio dell’osso e che utilizza un’apposita apparecchiatura (Mectron Piezosurgery) che lavora per microvibrazioni a frequenza ultrasonica con sovramodulazione sonica.
E’ proprio nello studio Vercellotti che è nato il Piezosurgery e dove è stata ideata e sviluppata la chirurgia ossea piezoelettrica con nuove tecniche e protocolli chirurgici consolidati che vengono eseguiti da anni allo stato dell’arte a tutto vantaggio dei pazienti.
L’evoluzione dei protocolli chirurgici viene portata avanti assieme con l’International Piezosurgery Academy, ente no profit di ricerca scientifica fondato dal professor Vercellotti e riconosciuto dal Ministero della Salute.
Vantaggi della chirurgia ossea piezoelettrica
La chirurgia ossea piezoelettrica è caratterizzata da un’azione di taglio che presenta grandi vantaggi clinici:
- Innanzi tutto è una tecnica sicura, perché l’assenza di vibrazioni tipiche delle frese o delle seghe da osso, oltre a preservare meglio la biologia ossea, incrementa il controllo dell’operatore durante l’intervento, permettendo una recisione tale da soddisfare i requisiti della micro-chirurgia ossea.
- ll taglio di spessore ridottissimo permette di ridurre la traumaticità e invalidità in tutte le tecniche di chirurgia ossea.
- L’azione di taglio del Piezosurgery è chiamata taglio selettivo, in quanto permette agli inserti di tagliare con grande efficienza i tessuti mineralizzati (osteotomia) ma di rispettare i tessuti molli con cui si viene in contatto (gengiva, nervi, vasi sanguigni) senza danneggiarli. In questo modo è possibile lavorare in prossimità del nervo alveolare inferiore senza creare lesioni neurologiche (in particolare modo durante l’estrazione dei denti del giudizio, nell’implantologia o in interventi di tecniche di lateralizzazione).
- Grazie allo sviluppo delle tecniche di rialzo del seno mascellare Ii taglio selettivo ha permesso che la metodica del rialzo del seno mascellare avvenga in sicurezza, favorendo alla preservazione dell’integrità della membrana del seno mascellare.
- L’effetto cavitazionale del liquido di raffreddamento del Piezosurgery, oltre a creare un campo operatorio esangue che favorisce la visibilità operatoria, assieme alla soluzione salina d’irrigazione sterilizza il campo operatorio, stimolando una risposta di guarigione estremamente favorevole e più rapida rispetto qualunque altro strumento chirurgico.
Cos’è il Piezosurgery?
La chirurgia ossea piezoelettrica è stata possibile grazie all’invenzione del Mectron Piezosurgery, un apparecchio dentale con un manipolo su cui sono avvitati inserti per il taglio dell’osso che permettono al chirurgo orale di affidarsi ad una tecnologia più sicura e minimamente invasiva.
Il professor T. Vercellotti, oltre ad aver ideato e sviluppato le principali tecniche piezoelettriche di chirurgia orale e implantare, ha partecipato allo sviluppo delle tecniche piezoelettriche di chirurgia maxillofacciale, otorinolaringoiatria, di neurochirurgia infantile e per adulto, chirurgia spinale, di ortopedia per la mano ecc.
Grazie all’intuizione e ricerca clinica del professor Tomaso Vercellotti, allo sviluppo tecnologico di Mectron srl e dopo i successi scientifici in odontoiatria del Piezosurgery, la chirurgia piezoelettrica si è sviluppata molto oltre i confini dei mascellari e viene oggi insegnata in tutte le università del mondo.
Interventi di implantologia dentale con Piezosurgery.
Grazie ai vari inserti del Piezosurgery, ideati e sviluppati per performare diverse azioni di taglio (osteotomia, osteoplastica, perforazione, ecc.) la chirurgia piezoelettrica è diventata uno strumento di precisione indispensabile per il posizionamento degli impianti dentali, in quanto ha migliorato la manovrabilità e visibilità operatoria per il clinico.
In quali casi si utilizza la chirurgia piezoelettrica in odontoiatria?
Qui in seguito una breve sintesi delle principali tecniche di interesse odontoiatrico che sono illustrate in ogni dettaglio sul libro “the Piezoelectric bone surgery: new paradigme; Quintessence inter. Publisher”:
- Estrazione dentale con tecnologia piezoelettrica: risulta essere molto meno traumatico, molto più rispettosa dei tessuti, poiché quello che conta, una volta tolto il dente, è l’integrità dell’osso alveolare. E questo consente di posizionare gli impianti post-estrattivi in modo molto più frequente e predicibile.
- Estrazione del dente del giudizio e denti inclusi con Piezosurgery ha subito un notevole miglioramento in termini di sicurezza per rispetto del nervo e morbilità per il paziente (dolore, gonfiore, ecc). Esiste un ampia letteratura medica che lo conferma.
- Rialzo del seno mascellare con chirurgia piezoelettrica: la tecnica di rialzo del seno mascellare mediante erosione e finestra della parete laterale introdotta da Tomaso Vercellotti nel 2004 a Boston, risulta essere la tecnica in assoluto più sicura per preservare l’integrità della membrana sinusale, dal momento che la sua perforazione o lacerazione è la causa delle maggiori complicazione di questa chirurgia, la tecnica, se eseguita legge artis, dà risultati assolutamente predicibili.
- Rialzo del seno mascellare per via crestale con protocollo esclusivamente piezoelettrico: piego-lift & piezo-graft ideata dal professor Vercellotti è ad oggi la tecnica meno invasiva e con meno morbilità di tutte le tecniche di rialzo si seno. Al momento non c’è evidenza nella letteratura scientifica perché è molto operatore dipendente e nel nostro studio viene eseguita allo stato dell’arte dal 1999.
- Preparazione ultrasonica del sito implantare: permette di ottimizzare il solco guida sia nel rispetto dell’anatomia (terminazioni nervose o vascolari), sia per sfruttare al massimo il volume crestale residuo e ottimizzare in senso tridimensionale l’asse implantare per soddisfare le esigenze estetiche. Questa tecnologia è generalmente combinata con l’uso di una fresa della sistematica implantare scelta, dopo la quale si utilizza un ultimo inserto piezoelettrico che rimuove tutti i detriti dalla perforazione e con la cavitazione ne stimola una risposta di guarigione chiamata processo di ultra-osteintegrazione che anche nella letteratura scientifica è risultato essere più rapido ed intenso. Nell’implantologia moderna, la preparazione ultrasonica del sito impiantare con Piezosurgery ha acquisito una forma rettangolare che sfrutta meglio le caratteristiche della cresta ossea edentula che è conforme. Questo ha permesso la nascita e lo sviluppo di nuovi impianti a cuneo e a sezione rettangolare, che rappresentano ad oggi la tecnica meno invasiva per posizionare un impianto dal moneto che il volume osseo che viene rimosso nella tecnica espansiva è meno del 10% di quello necessario per posizionare un normale impianto a vite.
- Prelievo osseo: la tecnica piezoelettrica per il prelievo osseo ha radicalmente migliorato sia il prelievo a blocco che solamente una parte della corticale mandibolare per la tecnica di Kouri.
- Micro-corticoromie ortodontiche: l’utilizzo del Piezosurgery ha permesso di sviluppare nuove tecniche di ortodonzia dell’adulto chirurgicamente guidata che permette non solo di spostare denti anchilosati tramite sottilissime osteotomie, ma di ottenere un movimento molto rapido che preserva completamente l’integrità del parodonto profondo (radice-alveolo) che sono invece sempre lesionati nel paziente adulto
- Espansione di cresta: La tecnica piezoelettrica ha migliorate e semplificato la tecnica si Split Crest (espansione crestale) che oggi risulta ulteriormente vantaggiosa con il posizionamento dei Piezoimplants a forma di cuneo
- La tecnica piezoelettrica di sollevare i lembi mucoperiostei in qualunque tipo di chirurgia orale, rigenerativa o maxillofacciale ha migliorato nettamente i processi di guarigione dei tessuti molli dal momento che non altera la microcircolazione capillare del periostio come avviene con gli scollatosi manuali ma al tempo stesso l’azione di scheletrizzazzione sulle superfici ossee (ovvero rimozione di ogni particella di connettiva dopo scollamento di periostio dalla superficie ossea) , attiva un’intensa attività mitotica (di riproduzione cellulare) sia a livello osseo che del periostio. Questo favorisce i meccanismi di guarigione e clinicamente si osserva una notevole riduzione del gonfiore o rossore anche dopo interventi di lunga durata ed estesi a tutta l’arcata.
- La chirurgia piezoelettrica permette infatti una perfetta rimozione del tessuto infiammatorio reattivo come granulomi, cisti, odontogene e rimozione di tessuto di osteonerosi di bifosfonati, per cui viene adottata dai migliori chirurghi come tecnica elettiva.
Capsula del dente
Cos’è la capsula dentale
La capsula dentale, detta propriamente corona protesica è una protesi fissa di un singolo dente, che permette la ricostruzione artificiale di un dente lesionato, con lo scopo di proteggerlo e restituirgli la forma, durezza e resistenza simili a quelle di un dente naturale in modo ottimale, sia dal punto di vista funzionale che estetico.
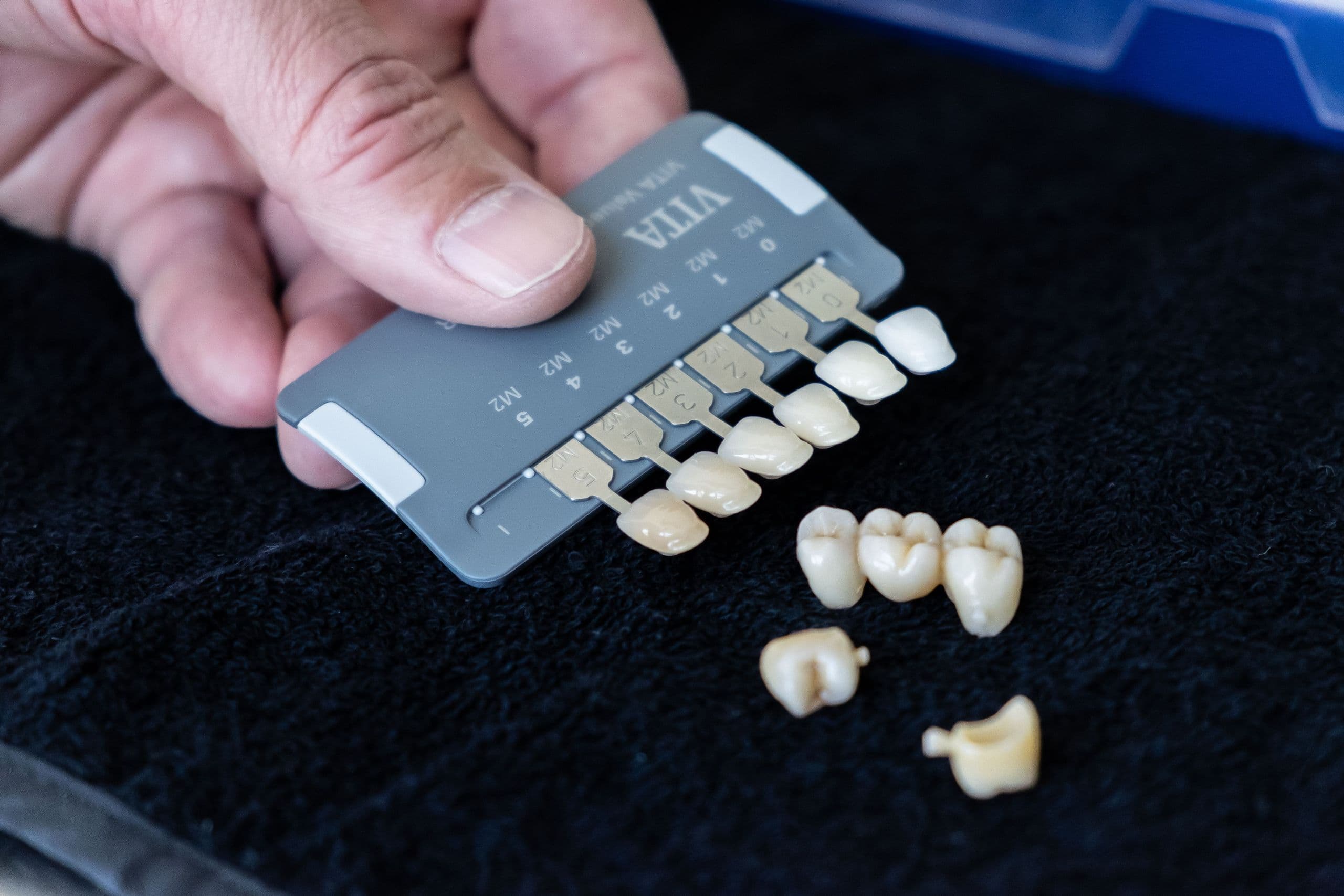
Di che materiale è la capsula per il dente
La scelta del materiale di una capsula dipende dalla sua funzione.
La corona provvisoria (“provvisoria" in quanto viene utilizzata temporaneamente in attesa della guarigione dei tessuti e quindi sostituzione con la protesi definitiva) è costituita in resina e si ottiene attraverso sua modellazione eseguita da una fresatrice con tecnica digitale al fine di ottenere la massima precisione rispetto ai denti adiacenti e ai denti antagonisti.
In genere la corona provvisoria viene cementata al dente naturale preventivamente limato oppure viene avvitata su impianto.
La capsula o corona definitiva viene invece realizzata con materiali resistenti di lunga durata.
Nei settori posteriori la corona è generalmente composta in zirconia-monolitica (ossido di zirconio di colore bianco) con caratteristiche di durezza analoghe al dente antagonista e presenta il vantaggio, rispetto alle corone in ceramica, di non essere soggetta negli anni a fratture in caso di traumi da parafunzioni.
Nelle zone di maggior valenza estetica (da premolare a premolare) generalmente si eseguono corone in zirconia-ceramica e quando possibile, specie nei settori frontali, le corone vengono realizzate in ceramica integrale (di-silicato di litio), quando si desidera ottenere la stessa identica traslucenza (tipica dello smalto dentale) come nei denti naturali, per ottenere la massima naturalezza del sorriso.
Quando è preferibile una corona rispetto ad un restauro parziale
La corona è un restauro totale del dente, e quindi va limitato ai denti che non possono ricevere un restauro parziale con altrettanta predicibilità estetico-funzionale.
Infatti, se la rimozione delle carie avviene in un dente sostanzialmente integro, in genere è possibile eseguire un restauro parziale che può essere un’otturazione eseguita direttamente alla poltrona o un intarsio in ceramica integrale o in altri materiali (negli anni passati era frequente l’utilizzo dell’oro).
L’intarsio in ceramica permette di restaurare anche un dente gravemente compromesso mediante la copertura completa della superficie masticante in ceramica modellata alla perfezione come un dente naturale.
Questo rivestimento posizionato in adesione, è possibile quando la base della corona del dente naturale è sana in sede sopra-gengivale.
Quando esistono numerose carie del colletto o è necessario eseguire un allungamento di corona clinica, o una rizectomia, allora è necessario utilizzare un restauro totale cioè una corona prima provvisoria e poi definitiva.
La caratteristica fondamentale della corona è garantire un cerchiaggio della radice che rende il dente particolarmente robusto.
L’indicazione principe è quella di posizionare una corona dentale nei denti devitalizzati specie nell’arcata superiore perché più fragili. L’incapsulamento è praticamente un guscio che ha lo scopo di proteggere il dente indebolito dalla devitalizzazione che ha interrotto l’integrità della corona naturale.
Quando si ricorre a una capsula del dente provvisoria
La capsula o corona provvisoria è assolutamente indispensabile quando si deve limare (preparare) un dente vitale sia per motivi ricostruttivi sia come elemento pilastro di una protesi fissa.
La corona provvisoria permette la protezione del moncone durante il procedimento protesico che prevede prima la presa dell’impronta, poi la prova della ceramica e infine la cementazione della corona definitiva.
La qualità e la precisione di una capsula pre-limatura è indispensabile per la qualità della corona definitiva stessa. Infatti la corona provvisoria non volge solo la funzione di proteggere la dentina naturale esposta ma anche di gestire il solco gengivale perché è in questa sede che la corona definitiva deve garantire il sigillo di chiusura e il mantenimento della salute parodontale da cui dipende anche l’estetica del tempo.
Se una corona provvisoria si scementa significa che alcuni elementi devono essere perfezionati. Alcuni cause sono: quando un moncone del dente è troppo corto per avere le caratteristiche di ritenzione e di resistenza poiché non è stato effettuato un allungamento di corona; la presenza di un trauma eccessivo poiché non è stata ancora raggiunta una occlusione fisiologica; motivi di natura iatrogena (ovvero cure dalla qualità insufficiente).
Qual’è la durata di una capsula del dente
Se fatta bene, una corona dentale può durare anche tutta la vita.
Tuttavia, non è possibile dare una risposta generica di durata perché dipende da molti fattori: innanzi tutto la qualità della dentina del moncone e in secondo luogo la qualità con cui vengono eseguite tutte le fasi del processo protesico, dalla preparazione del moncone sino alla cementazione definitiva.
Nel caso in cui i dente debba essere limato in modo totale, se rimane una piccola porzione di smalto tale da effettuare la chiusura della corona su questo materiale e al di fuori del solco gengivale, la durata della corona può essere per trenta/quaranta anni o più, sempre che non esistano problemi occlusali di parafunzione/bruxismo (la durata di una corona è infatti condizionata grandemente dal trauma da occlusione e dipende dal grado di durezza e ruvidezza dei denti antagonisti).
Se il grado di compromissione del dente non permette di preservare una quota di smalto per le tecniche adesive, la predicibilità del dente dipende dalla qualità della dentina sottostante, che se è integra e ben mineralizzata, accompagnata da un’igiene orale ottimale e assenza di problemi occlusali, può permettere che una corona duri molte decine di anni o anche tutta la vita.
Un esempio di qualità dentinale compromessa o che non risulta più ottimale si riscontra quando si elimina una vecchia corona protesica già esistente. In questo caso è bene comunicare al paziente che la durata di questa corona sarà più limitata nel tempo nonostante le procedure protesiche siano di massima qualità.
In questi casi nello studio Vercellotti esistono due opzioni:
- La prima è quella di decidere di preservare il più a lungo possibile il dente ricevendo una corna definitiva il cui costo verrà scalato dalla futura sostituzione implantare se la corona dovesse durare meno di 10 anni.
- La seconda soluzione è quella di rimuovere la radice, posizionare un impianto e quindi posizionare una corona avvitata su impianto. E’ fuori discussione che un dente sia meglio di un impianto, ma su un dente compromesso non ha senso fare una corona definitiva.
In conclusione, da queste considerazioni si capisce come sia difficile fare una predizione generica di durata di una corona, per cui un professionista serio spiegherà al proprio paziente il suo caso specifico dopo aver valutato ogni dettaglio clinico e consegnerà la corona definitiva solo dopo aver preso in considerazione e risolto tutte le possibili criticità che minano la longevità della corona.
L’importanza dell’igiene orale per la durata di una capsula
Per la durata a lungo periodo è fondamentale la collaborazione del paziente nell’igiene orale domiciliare e la regolarità delle sedute di igiene orale professionale la cui periodicità deve essere stabilita in funzione della cariogenicità individuale e della facilità di sviluppare o meno infiammazioni ai tessuti gengivali.
Un’insufficiente o erronea igiene orale infatti (poco uso di filo interdentale o eccessivo spazzolamento vestibolare) determina sovente la formazione di recessioni gengivali con esposizione del bordo della corona e della radice, dove si possono sviluppare erosioni da spazzolino o carie del colletto che riducono la durata della corona.
Questa situazione è tipica nella terza età dove la demineralizzazione della dentina radicolare in genere porta alla formazione di carie radicolari che costringono all’estrazione dei denti stessi.
Pertanto in presenza di recessioni gengivali è necessario sottoporsi a visita specialistica per capire quando e se procedere con copertura totale del dente con nuove corone.
Protesi dentale
La protesi dentale consiste in una dentatura artificiale costruita in laboratorio odontotecnico idonea a sostituire denti mancanti o coprire (e quindi proteggere) quelli gravemente danneggiati da carie, da traumi o da recessioni delle radici che non possono essere trattate con chirurgia parodontale.
Una protesi di qualità, fatta su misura da professionisti del settore, oltre ad avere una funzione performante, può raggiungere un livello estetico assolutamente paragonabile alla dentatura originaria per colore, proporzioni e traslucenza, donando al sorriso un aspetto sano e naturale.
La protesi dentale si divide in protesi fissa e protesi mobile.
Protesi dentale fissa
La protesi dentale fissa consiste in corone o faccette (ovvero coperture estetiche del dente) e viene cementata sui monconi dei denti naturali oppure viene avvitata sugli impianti.
Questo tipo di protesi può essere fatta in diversi materiali (ceramica, metallo-ceramica, zirconia-ceramica e zirconia), a cui sono associati diversi livelli di estetica, durabilità e costi, in base alle esigenze del paziente e alla specificità della sua bocca.
Per arrivare alla protesi definitiva, viene presa l’impronta delle arcate sulle quali viene modellata le protesi e fatte svariate sedute di prova con il laboratorio odontotecnico che modifica la protesi provvisoria sino a completa soddisfazione del paziente.
A livello tecnico, la protesi dentale fissa può essere di due tipi:
- Protesi fissa su denti naturali: generalmente ha la struttura di un ponte (detto “pontix”) che poggia su alcuni denti naturali che, una volta limati diventano i pilastri che reggono la struttura e sopportano il carico masticatorio, mentre i denti intermedi corrispondono all’arcata del ponte ed hanno una funzione prevalentemente estetica. Con l’avvento dell’implantologia questa tecnica viene utilizzata sempre meno, in quanto i vantaggi e la durata dei ponti sono inferiori rispetto alla scelta di sostituire i denti “pilastro” con impianti.
- Protesi fissa su impianti: essendo questa avvitata su impianti dentali, presenta il grande vantaggio della ritrattabilità e di poter essere ispezionata dal dentista quando ritiene sia utile verificare il serraggio della componentistica meccanica e quindi offrire al paziente una protesi efficiente e di lunghissima durata. Quando la protesi fissa interessa un solo dente si chiama corona o capsula e viene cementata sul dente naturale mentre è avviata al singolo impianto. In base alla qualità con cui viene realizzata e cementata e messa in occlusione, una corona singola può durare decine di anni (anche tutta la vita).

Protesi dentale mobile
La protesi dentale mobile, a differenza di quella fissa, dev’esser rimossa dal paziente dopo ogni pasto per essere pulita e per poter effettuare l’igiene orale domiciliare.
La protesi mobile può essere di tipo parziale o totale nel caso di perdita complessiva della dentatura di un’arcata.
Protesi dentale parziale mobile
La protesi dentale parziale mobile ha lo scopo di sostituire in modo semplice ed economico la perdita di alcuni elementi dentali. Questa può essere a carattere provvisorio e generalmente viene posizionata al momento stesso delle estrazioni dentali e rimane in posizione per la presenza di ganci in metallo che si ancorano agli elementi naturali presenti.
La protesi dentale mobile parziale di tipo definitivo, viene realizzata al termine della guarigione delle estrazioni ed è composta essenzialmente da due parti: una struttura metallica in cromo-cobalto (detta “apparecchio scheletrato”) i cui ganci sono customizzati per adattarsi al meglio alle corone degl’ultimi denti naturali o con attacchi per connettersi ad apposite corone protesiche.
Condizione essenziale è che la dentatura rimanente non abbia mobilità, né lesioni radicolari, né carie.
Le protesi mobili di tipo provvisorio mal realizzate e non gestite professionalmente negli anni sono sovente causa di compressioni gengivali, decubiti e lesioni infiammatorie, che rappresentano una delle cause più importanti delle lesioni pre-cancerose del cavo orale. E’ bene ricordare che il cancro orale annovera circa 4 milioni di decessi all’anno in Italia.
Nella moderna odontoiatria, le protesi mobili vengono limitate solo alle condizioni ideali in pazienti anziani che presentano un buon grado di collaborazione, di igiene domiciliare e che eseguono un controllo almeno una volta all’anno.

Protesi dentale mobile totale
La protesi totale (chiamata comunemente dentiera) viene realizzata su un’arcata dentale completamente priva di denti (edentulia), dove vengono prese apposite impronte tradizionali/digitali a cui seguono una o due sedute di prova estetico-funzionali per poi essere realizzate in laboratorio odontotecnico. Nella parte che si appoggia ai tessuti gengivali, la protesi dentale mobile totale presenta superfici lisce di un materiale resinoso o in nylon, mentre la dentatura può essere in materiali diversi (resina, materiale composito o ceramica) e viene direttamente acquistata dall’industria dentale. E’ compito del protesista e dell’odontotecnico realizzare una protesi totale che sia il più naturale possibile e non faccia il tipico “effetto dentiera” così sgradevolmente innaturale.
- Protesi totale mobile dell’arcata superiore con palato: Da un punto di vista funzionale la protesi mobile totale superiore che copre tutto il palato duro sino all’inizio del palato molle, dopo un primo periodo di adattamento di tipo individuale, può essere portata con una certa soddisfazione dalla maggiorate dei pazienti, quando vi siano caratteristiche anatomiche, che permettono ad una protesi precisa di rimanere adesa al palato come una ventosa. E’ ovvio che la masticazione e la funzione non sia assolutamente paragonabile ad una dentatura naturale, né a una protesi fissa, ed è per questo che la maggior parte dei pazienti desidera una protesi fissa su impianti.
- Protesi totale mobile dell’arcata superiore senza palato: Questa protesi dentale differisce dalla dentiera classica poiché non copre tutta la superficie del palato duro e soprattutto non raggiunge il palato molle, e quindi gli manca l’effetto ventosa. Questa protesi mobile può essere realizzata solo in particolari situazioni anatomiche molto favorevoli (ad esempio in presenta di una palatino “alto”) in pazienti che non sopportano la copertura totale del palato. In questa protesi non avviene l’effetto a ventosa, per cui, salvo rare e fortunate eccezioni anatomiche, viene in genere stabilizzata da qualche impianto dentale come ancoraggio.
- Protesi totale mobile dell’arcata inferiore: a differenza della protesi dentale superiore, quella inferiore non può avere alcun effetto ventosa e non trova nessuna forma di stabilizzazione se non quella che paziente cerca di ottenere aiutandosi con la muscolatura mimica. Questo tipo di soluzione, eccetto rare eccezioni anatomiche, è per il paziente una vera frustrazione e rappresenta una perdita di autostima. Per fortuna è possibile stabilizzare la protesi anche solo con due impianti il cui volume osseo è sempre reperibile nella mandibola anche nei rari casi di atrofia più estrema. Generalmente è quasi sempre possibile procedere con un trattamento implantare e dunque posizionare da 4 a 6 impianti per poi poter realizzare una protesi fissa avvitata sugli impianti di grande soddisfazione funzionale ed estetica per il paziente. Ricevere una protesi fissa su impianti nell’arcata inferiore riconferisce una valida masticazione, sicurezza ed autostima. Questa soluzione viene generalmente montata in una sola seduta: appena posizionati gli impianti vengono infatti prese le impronte, e la protesi (già pronta in laboratorio) viene adattata alla perfetta posizione degli impianti messi. In studio eseguiamo questo tipo di intervento in sedazione cosciente con la presenza del medico anestesista, al fine di procedere in massima sicurezza ed eliminare stati di ansia che spesso sono comuni in pazienti anziani, anche ultra-ottuagenari.
Protesi dentale mobile per un singolo dente
La protesi mobile per un solo dente è un’evenienza molto rara in uno studio di qualità, e consiste nel sostituire il dente mancante con un elemento artificiale che rimane in posizione mediante uno o due gancetti che si ancorano sui denti vicini.
Più comunemente è da considerarsi una protesi di tipo provvisorio nell’attesa di funzionalizzare un impianto su cui viene montata una corona fissa definitiva.
Protesi dentale provvisoria
La protesi dentale provvisoria può essere mobile (descritta sopra) o fissa.
Quella fissa su denti naturali può essere di vario tipo: di pre-limatura che viene consegnata al momento in cui vengono preparati gli elementi naturali; in cromocobalto e resina quando è prevista una terapia di alcuni mesi.
Le nostre protesi dentali provvisorie sono di estrema qualità tanto da sembrare denti naturali, sia nella funzione che nell’estetica e nei casi di riabilitazione complessa (ovvero nei casi di ricostruzione di intere arcate) la qualità della protesi provvisoria è fondamentale per il comfort e la sicurezza del paziente che può affrontare terapie di lunga durata senza discomfort.
Il costo della protesi dentale
Perché costano tanto le protesi dentali? Dal momento che la protesi rappresenta anche un investimento finanziario significativo, è bene che i pazienti scelgano al meglio dove queste debbano essere realizzate.
Il processo che porta alla consegna di una protesi fissa è molto complesso e richiede un altissimo grado di specializzazione e di etica del lavoro per eseguire step by step i controlli di precisione che ne sono alla base e che rendono giustizia della differenza del costo dei vari manufatti.
Il livello di precisione da parte del protesista e del laboratorio odontotecnico, dalla progettazione, alla realizzazione, è l’aspetto principale perchè una protesi fissa di qualità possa svolgere in modo ottimale funzione, estetica e mantenimento igienico negl’anni.
Nel nostro studio consegniamo protesi di qualità da più di 40 anni.
Impianto dentale
Impianto dentale: come funziona
L’impianto dentale consiste in un rimedio efficace e assai diffuso per sostituire la radici di denti persi o appena estratti. Si tratta di un dispositivo in titanio tradizionalmente a forma di vite, che viene inserito nell’osso della mandibola o del mascellare. Può essere considerato a tutti gli effetti una protesi, in quanto sostituisce la radice naturale del dente, e una volta integrato nell’osso, diventa la base stabile per un abutment (pilastro protesico) a cui viene avvitata una corona dentale (anche detta capsula) che assumerà aspetto e funzione di una corona naturale, e se fatta ad arte, può durare tutta la vita.
Per posizionare un impianto dentale nell’osso, si procede con una tecnica chirurgica chiamata preparazione del sito implantare e non tutti sanno quanto questa operazione rappresenti il momento determinante per il successo a lungo termine di un impianto. Questa tecnica consiste nel forare sapientemente l’osso nel modo e nella posizione esatta in cui verrà inserito l’impianto. Questo presuppone, in sede pre-chirugiuca, un’attenta diagnosi radiografica per individuare i nervi da preservare e accertarsi che vi sia un sufficiente volume di osseo peri-impiantare, necessario affinché l’impianto duri nel tempo.
Oggigiorno esiste una nuova generazione di impianti a cuneo (e dunque non a forma di vite) che presentano innumerevoli vantaggi, tra cui quello di essere meno invasivi rispetto agli impianti tradizionali e di permettere, il più delle volte, di evitare innesti ossei che incrementano la morbilità, la durata e il costo della terapia.
Nel nostro studio la preparazione del sito implantare, sia per gli impianti a vite che per quelli a cuneo, viene effettuata solamente con tecnica ossea piezoelettrica, poichè risulta di gran lunga meno invasiva rispetto all’utilizzo delle frese da osso tradizionali, ormai considerate già obsolete in molti studi dentistici.
Inoltre, le microvibrazioni ultrasoniche del Piezosurgery favoriscono un processo di guarigione molto rapido velocizzando il processo di stabilità implantare fin dai primi mesi e favorendo una miglior mineralizzazione dell’osso peri-implantare (chiamata questo motivo ultra-osseointegrazione).
Impianto in titanio: cos’è e i vantaggi
Il titanio dell’impianto è un metallo medicale bio-compatibile, primo requisito perchè un impianto possa integrarsi nell’osso. L’adesione dell’osso all’impianto in titanio è favorita da apposite micro-porosità presenti sulla sua superficie che ne aumentano la superficie di contatto e ne incrementano la stabilità.
Un’altra importante qualità del titanio è quella di essere un materiale ideale per sopportare il carico masticatorio poiché è molto resistente in proporzione i suoi spessori e di conseguenza affidabile e duraturo a seconda del diametro implantare.
Gli impianti a cuneo, anche sotto questo aspetto hanno dato risultati estremamente più favorevoli rispetto agli impianti a vite.
Inoltre il titanio è insapore e non altera il gusto di cibi e bevande.
Nonostante il titanio sia il materiale più utilizzato per gli impianti dentali, esistono anche impianti realizzati in zirconia che è una metallo-ceramica che si osteointegra altrettanto bene e presenta il vantaggio di essere colore bianco come la radice del dente, e dunque di essere preferibile, in alcuni casi, dal punto di vista estetico.
I tempi di guarigione dopo un impianto dentale
La risposta biologica dopo una chirurgia è diversa da paziente a paziente. Nello specifico, i tempi di guarigione dopo il posizionamento di un impianto dentale sono relativi alle caratteristiche dell’osso, al tipo di chirurgia e alla superficie dell’impianto utilizzato.
Il processo di osteo-integrazione dell’impianto (ovvero quando l’osso aderente all’impianto è guarito e l’impianto ha finalmente raggiunto la stabilità definitiva) avviene tra i 3 e i 6 mesi a seconda della tecnica usata e della qualità dell’osso.
Questo non impedisce, in molti casi, di posizionare una corona (capsula) subito dopo la chirurgia, quando la stabilità primaria dell’impianto lo permette.
Infatti, un impianto ben posizionato in un osso di volume sufficiente di buona densità e vascolarizzazione può essere immediatamente protesizzato con una corona provvisoria avvitata il giorno stesso in cui viene inserito.
Questa situazione è più favorevole quando mancano tutti i denti di un’arcata a condizione che gli impianti siano in numero sufficiente e in posizione ideale per supportare una protesi avvitata che permetta immediatamente la funzione masticatoria.
Nella moderna implantologia la sostituzione di un dente appena estratto con un impianto rappresenta la condizione più frequente e vantaggiosa per il paziente, non solo perchè si ottiene in un solo appuntamento ma perché è più facile mantenere la normale architettura gengivale.
La chirurgia piezoelettrica risulta ideale per il posizionamento dell’impianto post-estrattivo poiché permette una estrazione traumatica della radice, la preparazione del sito implantare ideale e la stimolazione dell’osso per una più rapida osteo-integrazione.
Il rischio della peri-implantite
Il limite attuale dell’implantologia osteointegrata è rappresentato dall’elevata percentuale di peri-implantite (infiammazione dell’osso peri-implantare chiamata osteo-mielte) che sovente inizia da un ridotto spessore osseo peri-impiantare a cui segue una sporgenza dell’impianto, la cui superficie ruvida trattiene il bio-film batterico che favorisce lo sviluppo di un’infiammazione in profondità ed è responsabile di un riassorbimento osseo peri-implantare. L’impianto compromesso richiede terapie aggiuntive sino all’espianto. La peri-impiantite può avvenire anche alcuni anni dopo il posizionamento implantare.
Le cause più frequenti della peri-implantite sono un mal-posizionamento implantare: generalmente perchè gli impianti posizionati sono troppo grandi rispetto allo spessore osseo, oppure per l’assenza di tessuti gengivali stabili che favoriscono l’infiammazione batterica.
Frequentando con regolarità lo studio dentistico, è possibile intercettare precocemente la presenza di una mucosite (infiammazione solo dei tessuti molli) che precede lo sviluppo della peri-impiantite e quindi di intervenire con terapia non-chirurgica per fermare l’infiammazione. Se questa risultasse insufficiente a contrastare la patologia, si interviene per terapia chirurgica che tuttavia nella maggior parte dei casi porta ad una alterazione del normale profilo gengivale intorno alla corona su impianti.
Non si possono avere dati certi circa la percentuale delle peri-implantiti, poiché la maggior parte degli implantologi non è solita fare pubblicazioni scientifiche. Ma quello che si evince dalla letteratura scientifica più recente è che, ad eccezione di un piccolo numero di professionisti particolarmente competenti, la peri-implantite colpisce dal 10 al 50% degl’impianti trattati.
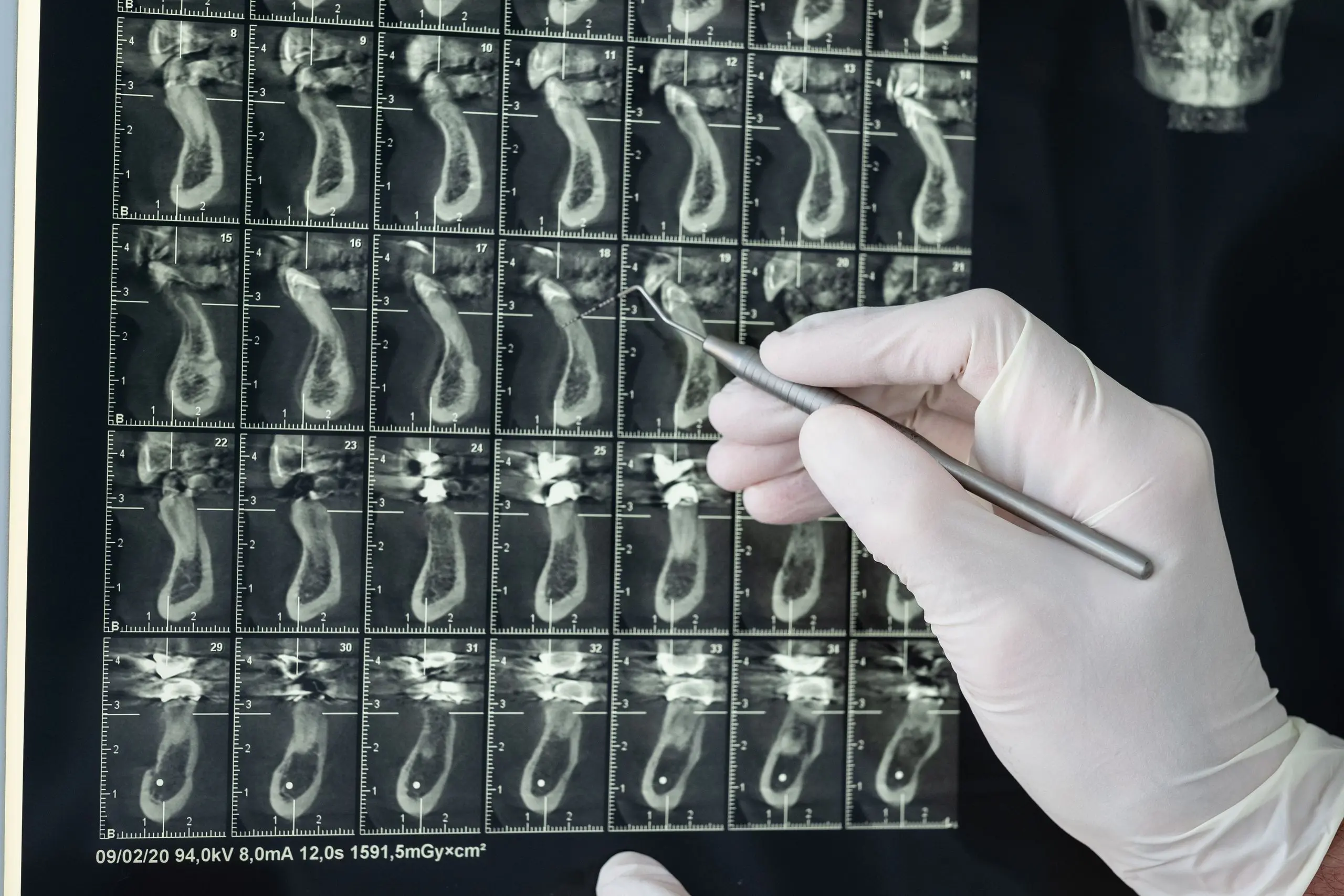
Implantologia a carico immediato: di cosa si tratta
Si intende per carico immediato la sostituzione di uno o più denti naturali mediante il posizionamento di impianti negli alveoli post-estrattivi e con consegna immediata di corone che assolavano alla funzione estetica e funzionale a seconda dei casi.
Negli ultimi anni la scelta di questa tecnica è prevalente rispetto alla tecnica dilazionata di posizionamento di impianti solo mesi dopo l’estrazione dei denti.
Il carico immediato infatti ha il grosso vantaggio per il paziente di ricevere, in una sola seduta, l’estrazione del dente perso, il posizionamento dell’impianto, l’innesto del bio-materiale e fattori di accrescimento, e la consegna della corona provvisoria.
Il carico immediato è sempre possibile per fare una riabilitazione di una intera arcata dentale totalmente edentula in presenza di un volume crestale anche ridotto. Infatti il posizionamento da 4 a 6 impianti permette la costruzione immediata di una protesi fissa detta “circolare”, il cui ancoraggio implantare permette un carico funzionale immediato e al tempo stesso stabilizza ciascun impianto con gli altri.
La qualità del risultato della terapia implantare dipende dalla competenza dei vari operatori e dall’organizzazione dell’equipe odontoiatrica.
Quando si parla di implantologia estetica
L’implantologia è finalizzata alla realizzazione di corone che devono essere il più possibile simili a quelle naturali d’origine. Questo risultato si raggiunge con competenze pluri-specialistiche perché la linea del sorriso prevede che vi sia armonia tra i tessuti gengivali, la forma dei denti e la loro traslucenza. (LINK galleria)
Il raggiungimento di un risultato estetico ottimale e di soddisfazione per il paziente, rappresenta la fase terminale di un processo che inizia al momento della pianificazione del caso.
Per questo il nostro studio si appoggia da 40 anni al laboratorio Rovegno, che essendo nella stesso palazzo, permette al paziente di essere visitato nella stessa seduta da clinico e odontotecnico. Questo permette una precisione massima dei dettagli e una velocità maggiore di manifattura e correzioni, che un laboratorio esterno, non potrebbe offrire.
Cos'è l'implantologia non invasiva
Dal momento che l’implantologia è un atto chirurgico e come tale invasivo, è più corretto parlare di implantologia minimamente invasiva. Per quest’ultima si intende quella che determina la minor asportazione ossea possibile, e cioè che si ottiene quando il sito chirurgico viene realizzato con tecnica espansiva e non con tecnica sottrattiva (per esempio utilizzando frese da osso).
Da alcuni anni, il professor Vercellotti ha introdotto una nuova tecnica di preparazione del sito implantare per espansione ideale per l’impianto a forma di cuneo (Rex implants) e che permette di superare i limiti degl’impianti tradizionali soprattutto in presenza di un volume osseo ridotto.
Con questa tecnica chiamata Rexpander, in combinazione con gli impianti a cuneo (Rex implants), è possibile preservare circa il 90% del volume osseo rispetto agli impianti a vite tradizionali.
Attualmente questa è la tecnica meno invasiva al mondo perchè l’asportazione ossea per la preparazione del sito implantare, si limita ad una sola osteotomia di 0,7mm di spessore.
Questo permette di posizionare impianti con un adeguato spessore osseo peri-implantare già a partire da un’ampiezza crestale ridotta, cioè laddove con gli impianti a vite è necessario utilizzare ulteriori tecniche di innesto e di rigenerazione ossea (GBR), che aumentano l’invasività, la morbilità, i tempi e i costi del trattamento implantare.
Anche gli impianti a vite di ridotto diametro (chiamati mini-impianti) non sono indicati in questi casi perchè distribuiscono il carico masticatorio su una ridotta superficie ossea che ne determina spesso il riassorbimento osseo peri-impiantare e comunque sono facilmente soggetti a frattura.
La moderna implantologia
La moderna implantologia è minimamente traumatica perchè si basa sul rispetto dell’anatomia grazie ad una chirurgia minimamente invasiva, sia nella preparazione del sito implantare che nel posizionamento di nuove forme implantari che sfruttano l’osso crestale residuo dove con gli impianti tradizionali è necessario eseguire una chirurgia molto più invasiva (innesti ossei).
Rialzo del seno mascellare e impianti
COS’È IL RIALZO DEL SENO MASCELLARE
Il seno mascellare è una cavità paranasale che si trova al di sopra dell’osso crestale dei premolari e dei molari dell’arcata superiore.
Questa struttura ossea cava conferisce robustezza allo scheletro facciale (detto splancno-cranio) ed è tappezzata internamente dalla membrana schneideriana che svolge numerose funzioni di aiuto al sistema respiratorio e fonetico.
Quando è necessario il rialzo del seno mascellare
Quando un paziente perde i premolari e soprattutto i molari dell’arcata superiore, il volume dell’osso crestale residuo presenta sovente un’insufficiente altezza per consentire il semplice posizionamento degli impianti dentali.
Negli anni, la misura minima di questa altezza si è ridotta considerevolmente grazie all’introduzione di impianti corti (fino a 4 mm di altezza) e studi in letteratura hanno dimostrato un buon successo a lungo termine.
L’utilizzo degli impianti corti è però possibile esclusivamente in condizioni ossee ideali.
Nella maggiorparte dei casi quindi, per aumentare l’altezza del volume osseo è necessario entrare nella cavità del seno.
La tecnica prevede il rialzo del pavimento del seno mascellare mediante un materiale da innesto osseo con la condizione essenziale di preservare l’integrità della membrana schneideriana per salvaguardare la normale fisiologia del seno mascellare. Poiché durante questo tipo di intervento la membrana viene sollevata verso l’alto la tecnica chirurgica viene chiamata “rialzo del pavimento del seno mascellare”.
Grande e mini rialzo di seno mascellare
In implantologia viene generalmente chiamato “grande rialzo di seno” l’intervento che richiede un notevole volume osseo da innestare nella cavità sinusale in modo che sia possibile accogliere due o più impianti dentali indipendentemente dalla tecnica utilizzata per il rialzo del pavimento.
Per mini-rialzo di seno si intende un innesto osseo di limitato volume in genere eseguito per un singolo impianto.
Quali sono le tecniche chirurgiche di rialzo di seno
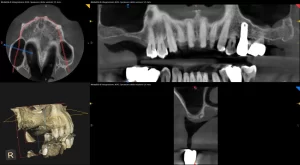
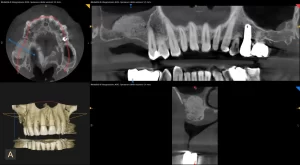
Le tecniche chirurgiche per il rialzo del seno mascellare sono due:
tecnica con approccio laterale e tecnica con approccio trans-crestale.
La chirurgia di rialzo seno mascellare con approccio laterale prevede l’esecuzione di una osteotomia per aprire una finestra ossea sulla parete del seno mascellare che espone la membrana schneideriana. Questa viene sollevata in modo da poter innestare un materiale osseo a riempimento a contatto con le pareti del seno.
Dopo un periodo di guarigione di circa 6 mesi vengono posizionati gli impianti nel numero e nella posizione prestabilita.
L’approccio laterale è più invasivo rispetto all’approccio transcrestale ma offre un massima visibilità e quindi un adeguato controllo intra-operatorio in ogni situazione.
Grazie alla tecnica piezoelettrica il trauma chirurgico e la morbilità per il paziente sono grandemente ridotte.
La chirurgia del seno mascellare con approccio trans-crestale prevede l’esecuzione nella cresta residua di una perforazione (come per iniziare un sito implantare ma molto più breve) sino ad incontrare il pavimento osseo del seno mascellare che viene consumato senza perforare la membrana del seno. Attraverso questo piccolo orifizio viene inserito l’innesto osseo che viene stabilizzato con l’inserimento dell’impianto stesso.
L’approccio crestale ha il vantaggio di generare un trauma churugico talmente ridotto da essere favorito dai pazienti. Lo svantaggio principale è invece quello di essere generalmente una tecnica “cieca” e quindi molto più legata all’abilità dell’operatore rispetto all’approccio laterale.
Criteri di scelta della tecnica chirurgica più idonea
Come sempre è necessario un’accurato studio pre-chirugico che (partendo da un’anamnesi per valutare la salute sistemica, la richiesta di ematochimici e un esame obiettivo della salute e igiene orale) permette di scegliere la tecnica di approccio al seno più idonea per ciascun paziente dopo un attento studio radiografico delle immagini tridimensionali.
In genere la ridotta profondità del seno mascellare è favorevole per la tecnica trans-crestale che è meno invasiva il biotipo tessutale è favorevole.
La tecnica di approccio trans-crestale è, grazie alla sua ridottata invasività, è considerata tecnica di elezione nei casi di grande atrofia ossea per preservare al massimo l’integrità del seno mascellare oltre al fatto che permette il posizionamento immediato della dentiera già al termine della chirurgia per tutto il tempo della guarigione.
Questi casi severi che richiedono una competenza anche di tipo otorino-laringoiatrico vengono gestiti di routine nello studio Vercellotti.
Vantaggi clinici e rischi operatori
Il vantaggio principale della tecnica di rialzo del seno mascellare è quella di poter tornare ad avere dei denti fissi ancorati su impianti, in sostituzione dei molari superiori persi, anche nei casi anatomici più sfavorevoli caratterizzati da un riassorbimento completo dell’osso crestale.
Questa tecnica permette dunque di riabilitare con una protesi circolare fissa su impianti anche i casi più severi di atrofia mascellare (all on sinus).
E’ una tecnica specialistica che richiede una grande competenza professionale per poter evitare i rischi derivanti dalle più disparate situazioni anatomiche di tipo sfavorevole. In due parole è fondamentale evitare che una perforazione o un’eventuale lacerazione della membrana schneideriana non venga riconosciuta o gestita in modo corretto per evitare complicanze come una sinusite iatrogena (ovvero provocata dalla chirurgia) e talora delle spiacevoli comunicazioni oro-situali che necessitano terapia medica e un ulteriore trattamento chirurgico e che talora limitano la possibilità di eseguire un ulteriore e definitivo rialzo di seno.
Questo intervento presso il nostro studio
Lo studio Vercellotti per primo al mondo e da oltre 25 anni esegue le tecniche di rialzo di seno mascellare con tecnologia piezoelettrica sia per via laterale che per via trans-crestale con grande predicibilità di risultato a vantaggio dei pazienti.
La competenza maturata, oltre che in chirurgia orale ed implantare, anche in campo otorino-laringoiatrico permette di ritrattare anche i fallimenti di precedenti tecniche di rialzo del seno mascellare eseguite altrove.
Curiosità sul nostro studio
Nel 1998 è stato eseguito il primo intervento al mondo di rialzo di seno mascellare per via laterale con tecnica esclusivamente piezoelettrica ideato e sviluppato dal prof. Vercellotti e pubblicato nel 2001 sull’International Journal of Periodontics & Restaurative Dentistry.
La tecnica di erosione piezoelettrica della parete laterale del seno mascellare per l’apertura della finestra ossea risulta essere in letteratura scientifica internazionale la più sicura per la preservazione dell’integrità della membrana schneideriana e fu presentata per la prima volta dal prof. Vercellotti nel 2004 al Quintessence International Congress a Boston.
Igiene Dentale
L’importanza di un’igiene orale professionale
L’igiene orale professionale presso un dentista, meglio se in uno studio parodontale, è fondamentale per prevenire l’insorgenza delle patologie del cavo orale più comuni come la carie, la gengivite e la parodontite.
Infatti queste malattie sono dovute alla presenza dei batteri contenuti nella placca (biofilm batterico) che normalmente è presente sulla corona dentale in prossimità del bordo gengivale.
Generalmente i pazienti eseguono le manovre di igiene orale domiciliare in maniera approssimativa poiché non sempre sono in grado di rimuovere la placca in tutte le superfici del solco gengivale. Purtroppo la maggior parte dei pazienti è inconsapevole dell’insorgenza di segni e sintomi di malattia parodontale iniziale che può essere risolta con una seduta di igiene orale professionale.
Da qui nasce l’importanza di un igiene professionale perché oltre a risanare i tessuti ciascun paziente viene istruito sull’uso corretto degli strumenti e metodi con cui fare l’igiene orale domiciliare. I contenuti dei consigli dati dall’igienista o dal parodontologo alla poltrona rappresentano un bene prezioso per mantenere la salute della propria bocca nel tempo.
Come lavare i denti
La pulizia domiciliare dei denti viene eseguita con uno spazzolino manuale o elettrico con una minima dose di dentifricio per rimuovere in modo ottimale la placca batterica dallo smalto delle corone dei denti. Il filo interdentale è fondamentale per rimuovere la placca negli spazi interdentali e in presenza di punti di contatto insufficienti vi possono essere residui di cibo dopo il pasto. Quando lo spazio tra un dente e l’altro è ampio, è indicato l’uso dello scovolino.
Come usare lo spazzolino elettrico
Studi scientifici dimostrano che, salvo eccezioni, l’utilizzo di spazzolini elettrici sia più efficace, rispetto a spazzolini manuali nel trattamento delle rimozione della placca batterica perchè richiedono meno conoscenze anatomiche e una minore manualità da parte del paziente e poiché la dimensione ridotta della testina permette di arrivare nelle zone posteriori più difficili da raggiungere.
Per un'igiene dentale domiciliare efficace è necessario usare una piccola quantità di dentifricio sulle setole, appoggiare la testina con un inclinazione a 45° sul dente, dopo 3-4 secondi spostarsi a quello a fianco. Si spazzola un dente per volta in tutte le sue superfici esterne, interne e per i posteriori anche le superfici di masticazione. Spazzolini elettrici di ultima generazione hanno al loro interno un sensore di pressione visivo e ogni volta che si compie una pressione eccessiva, si illumina. Non bisogna premere troppo, la pressione eccessiva blocca le rotazioni e le oscillazioni delle setole e quindi non garantisce un efficacie detersione delle superfici.
Come usare il filo interdentale correttamente
L’utilizzo del filo interdentale è fondamentale per la prevenzione delle carie interprossimali (tra i denti), e la cura delle patologie gengivali e dell’alitosi. Scolasticamente è consigliato utilizzare una porzione di filo interdentale intorno ai 40/50 cm avvolgerlo sugl’indici o sui medi, più da una parte che dall’altra, in modo poi da riavvolgere la parte sporca ed avere sempre una parte pulita che passa tra un dente e l’altro. Si inserisce delicatamente tra un dente e l’altro con un movimento di seghetto in modo da passare il punto di contatto in modo controllato senza danneggiare la sottostanti papille delle gengive.
Per pulire efficacemente nel solco gengivale, bisogna avvolgere il filo attorno alla superficie del dente (creando una “C”), prima da un lato e poi dall’altro, compiendo piccoli movimenti avanti e indietro e scendendo delicatamente sotto al margine gengivale.
Come pulire bene la lingua
L’igiene della lingua è importante per ridurre la formazione di placca batterica che è causa di carie, malattie gengivali e l’alito cattivo.
In genere la lingua di un paziente sano non ha bisogno di essere lavata, ma è una buona pratica rimuovere l’escoriazione naturale delle cellule per ridurre l’accumulo di placca nei bordi gengivali.
Si consiglia l’utilizzo di uno spazzolino dentale morbido oppure in commercio sono disponibili degli spazzolini dedicati per l’igiene della lingua (nettalingua) ed è buona abitudine utilizzarli almeno una volta al giorno.
Come si fa? Tirare fuori la lingua, compiere movimenti delicati sul dorso dal fondo fino alla punta. Inoltre, gli spazzolini elettrici di ultima generazione, hanno inserita al loro interno la modalità “pulizia lingua” che permette la detersione anche con le setole dello spazzolino.
Pulizia dei denti
Come avviene la pulizia dei denti dal dentista?
La “pulizia dei denti” presso uno studio dentistico, più correttamente chiamata igiene orale professionale, è fondamentale in odontoiatria per la prevenzione delle patologie orali (come la gengivite, la parodontite e le carie) e quindi necessaria per mantenere la salute della propria bocca nel tempo.
La prima seduta di igiene orale è di solito preceduta da un’accurata visita con l’odontoiatra che fa una diagnosi precisa e completa, sia visitando il paziente che studiando le immagini radiografiche. Su questa diagnosi il dentista determina che tipo di trattamento e quante sedute l’igienista dovrà dedicare alla cura del paziente.
Nel caso la bocca del paziente sia in buone condizioni di salute, verrà consigliato di ripresentarsi dopo 6 mesi. In caso di presenza di malattie parodontali, risanata la malattia, la frequenza delle sedute di richiamo con l’igienista dovrà essere stabilita in modo individuale per limitare la predisposizione alla recidiva.
Parte fondamentale della seduta di igiene professionale è l’insegnamento e il trasferimento da parte dell’igienista di tecniche di igiene specifiche per il paziente. Il segreto di una buona salute orale nel tempo è la stretta collaborazione tra igienista e paziente. L’uso corretto dei vari sussidi per l’igiene orale domiciliare (filo, spazzolino manuale/elettrico, scovolino, pastiglie rilevatrici, ecc) si può imparare a tutte le età e riduce drasticamente l’insorgenza di disturbi e infezioni orali.
In una bocca mediamente sana la durata di una seduta d’igiene orale professionale si aggira intorno ai 40/60 minuti, nei quali avviene anche: la detersione delle corone e delle radici (nei casi di parodontite o recessioni gengivali) dalla placca batterica (biofilm) sia con strumentazione manuale che ultrasonica, l’ablazione del tartaro (che rappresenta la mineralizzazione di un accumulo di placca batterica), l’uso delle polveri spray con azione detergente, disinfettante e smacchianti (a seconda del caso), la levigatura delle radici e la lucidatura delle corone.
Per eseguire la rimozione iniziale della placca si utilizzano speciali polveri disinfettanti di glicina, per smacchiare i denti si utilizzano polveri a base di bicarbonati la cui granulometria controllata è rispettosa dello smalto e delle gengive.
Pulizia del tartaro ai denti
La rimozione del tartaro avviene in modo assolutamente indolore e quindi, nella norma, senza anestesia. Il tartaro viene micronizzato da un inserto a vibrazione ultrasonica che non danneggia la superficie dei denti oltre ad essere indolore.
Vengono utilizzate le tecnologie più recenti di tipo piezoelettriche che a contatto con la gengiva infiammata non provocano nessuna lesione e anzi ne stimolano una favorevole e rapida risposta di guarigione.
Sovente vengono utilizzati strumenti manuali (sonde e/o curette) per individuare la presenza di tartaro in sede sotto-gengivale e per eseguire la levigatura delle radici.
Nel nostro studio anche questa manovra, chiamata root-planing avviene con speciali tecnologie piezoelettriche.
Utilizzo degli ultrasuoni per la pulizia dei denti
Gli apparecchi ad ultrasuoni di tipo piezoelettrico di nuova generazione sono molto performanti e indolori, e servono sia ad eliminare la placca batterica (biofilm), sia per la detartrasi che avviene per frantumazione del tartaro presente.
In presenza di tasche gengivali, possono essere utilizzati per la rimozione del biofilm batterico e del tartaro dalla superficie radicolare grazie alle microvibrazioni ultrasoniche e all’effetto cavitazione del liquido di raffreddamento che sovente è una soluzione disinfettante a base di clorexidina.
Pulizia dei denti: ogni quanto farla?
Beninteso che è importante distinguere l’igiene orale professionale, dalla pulizia dei denti domiciliare (che è una responsabilità e compito quotidiano di ciascuno) si può in ogni caso affermare che entrambe concorrono a un risultato ottimale e che l’una difficilmente può fare a meno dell’altra.
Per quanto riguarda la seduta di igiene orale presso lo studio odontoiatrico, non esiste un tempo standard tra un richiamo e l’altro, in quanto varia in base alla salute parodontale di ciascun paziente e all’efficacia dell’igiene domiciliare: ogni tre mesi per i pazienti parodontopatici, da 6 a 12 mesi per i pazienti sani.
La pulizia dei denti domiciliare invece, seguendo le prescrizioni e istruzioni del proprio igienista, andrà ripetuta più volte al giorno con spazzolino e dentifricio, e in genere una sola volta alla sera per l’uso del filo interdentale o dello scovolino (per i pazienti che hanno perso la papilla delle gengive tra un dente e l’altro) soprattutto per eliminare la placca dove non arriva lo spazzolino, che abitualmente sono i punti dove è più facile sviluppare carie e infiammazioni parodontali. Questo permette di avere i denti puliti, un alito fresco e i tessuti gengivali sani perché non infiammati.
Nel caso di salute orale buona ma colorazione dello smalto gialla, si può valutare di sottoporsi a sedute di sbiancamento per migliorare l’estetica del sorriso.
L’apparecchio ai denti
Quando è necessario
L’apparecchio serve per mettere in ordine i denti mal posizionati (i cosiddetti “denti storti”) sino ad ottenere una buona occlusione (cioè la chiusura corretta tra i denti delle due arcate) e una buona estetica del sorriso.
Il più delle volte i denti mal posizionati presentano un affollamento. L’affollamento dei denti altera i contatti tra le arcate ed inoltre impedisce un buona igiene orale quindi favorisce in modo indiretto lo sviluppo di malattie parodontali rispetto a chi ha i denti ben allineati (in gergo “denti dritti”).
In molti casi, anche se i denti si presentano ben allineati, possono esserci dei contatti occlusali incongrui che possono essere riequilibrati con una terapia ortodontica mantenendo integri i denti naturali, e cioè senza dover ricorrere a terapia additiva o ad un molaggio aggressivo sullo smalto delle corone dentali.
La motivazione più frequente da parte dei pazienti è quella richiedere la terapia ortodontica per la correzione degli inestetismi. Oggi, soprattutto utilizzando Invisalign (apparecchio trasparente) è possibile risolvere anche molti problemi occlusali dei denti posteriori.
Per quanto riguarda il sorriso, dopo un’approfondito studio del sorriso che oltre la posizione dei denti prende in esame colore e festonatura delle gengive, la forma e la motilità delle labbra, sia nella statica che nella funzione.
Vi sono indicazioni diverse a seconda dell’età del paziente:
Nei bambini: l’apparecchio ha una triplice funzione: quella di correggere alcune mal posizioni dentali, prevenire l’affollamento, e quando necessario avere una funzione ortopedica, ovvero poter guidare una corretta crescita scheletrica sia della mandibola che della mascella ed in particolare correggere la respirazione orale notturna talora in collaborazione con un medico otorinolaringoiatra.
E’ bene che il bambino sia visitato intorno ai 9 anni di età in modo da poter valutare i parametri facciali e la dentatura in fase di crescita (quindi in tempo utile).
A questa età, mediante la cefalometria (studio eseguito su una radiografia laterale del cranio) è possibile capire se l’osso mascellare e l’osso mandibolare (splancno-cranio) crescono in modo proporzionato rispetto al neuro-cranio e le arcate dentali tra di loro.
In questa età infatti molte discrepanze scheletriche possono essere intercettate o trattate semplicemente con un apparecchio mobile o un apparecchio fisso che oltre alla correzione del mal-posizionamento dentale, hanno una azione ortopedica sulle strutture osse, sino all’inizio della pubertà.
Negli adolescenti: la terapia ortodontica è finalizzata alla correzione delle mal posizioni dentali. A questa età il movimento dentale ortodonticamente guidato avviene più semplicemente rispetto al paziente adulto perchè quest’ultimo presenta un osso crestale meno elastico e più mineralizzato che aumenta la resistenza al movimento desiderato.
A differenza della terapia ortodontica del bambino, nel paziente adolescente non è possibile correggere le discrepanze delle ossa della mascella e della mandibola perchè la crescita scheletrica è al temine.
Nel paziente adulto: l’apparecchio è necessario in presenza di denti molto inclinati/ruotati (storti) che non permettono un’occlusione e una masticazione corretta.
In particolare, dopo la perdita di alcuni denti naturali si determina l’inclinazione dei denti più posteriori che devono essere raddrizzati ortodonticamente per poter ottenere un corretto piano occlusale con protesi fissa su denti naturali e/o impianti.
In sostanza la terapia ortodontica è necessaria tutte le volte in cui si desidera ottenere arcate regolari.
Oltre a questo, la richiesta principale di ortodontzia nel a paziente adulto è prevalentemente per motivi estetici anche se, quando vengono informati in modo esaustivo della possibilità di correggere anche gli aspetti funzionali, la maggior parte di loro accetta volentieri, soprattutto poiché l’impiego della tecnica di ortodonzia invisibile (Invisalign) non interferisce con la vita di relazione.
La terapia ortodontica nel paziente adulto è possibile a qualunque età ed in qualunque situazione anatomica ad eccezione di denti che presentano un legamento dentale completamente anchilotico (cioè che non si possono muovere). In questi casi il movimento ortodontico si può ottenere ugualmente in modo chirurgicamente guidato utilizzato con una raffinata tecnica di chirurgica di micro-corticotomia (pubblicata nel 2007 dal prof. Vercellotti sull’International Journal of Periodontics & Resaurative Dentistry) come viene eseguita lege artis nel nostro studio.

Quali sono i tipi di apparecchio per i denti
Apparecchio fisso
questo apparecchio consiste in un arco metallico (in gergo fili metallici) che vien ancorato ai denti tramite l’applicazione di appositi attacchi detti “bracket” che consistono in placchette metalliche posizionate sulla superficie esterna dei denti con tecnica adesiva (che verrà rimossa al temine della terapia senza alcun danno per lo smalto).
L’apparecchio fisso è in grado di compiere qualunque movimento dentale anche complesso, nel modo più controllato e nei tempi tempi biologici ottimali. Da un punto di vista estetico, è poco visibile nei pazienti che hanno la linea del sorriso bassa (soprattutto nel genere maschile) e nei casi in cui gli attacchi risultano evidenti, è preferibile posizionarli in metallo di colore oro o meglio ancora di colore bianco in ceramica.
In alcuni casi questo tipo di apparecchio fisso può essere montato all’interno dell’arcata dentale (tecnica linguale). Questa soluzione è sicuramente più estetica ma può essere più fastidiosa per la lingua e talora non è possibile metterlo nell’arcata superiore specie nei casi di morso profondo.
Apparecchio invisibile (Invisalign)
E' un apparecchio in policarbonato trasparente composto da due mascherine dette allineatori, che vengono calzate direttamente dal paziente su entrambe le arcate e indossate giorno e notte senza discomfort personale e per la vita di relazione.
A differenza dell'apparecchio fisso tradizionale, esso può essere rimosso durante la masticazione e l’igiene orale, semplicemente sfilandolo con le dita.
L’apparecchio trasparente oltre al grande vantaggio estetico di risultare invisibile, permette una igiene orale ottimale. Solitamente è la scelta elettiva per i pazienti adulti e per gli adolescenti collaboranti.
In odontoiatria questi apparecchi hanno una grande diffusione per la loro facilità di utilizzo, ma per evitare terapie incongrue è necessario che il paziente portatore di Invisalign, sia seguito da un odontoiatra specialista in ortodonzia.
Apparecchio mobile
In genere per apparecchio mobile si intende una struttura metallica con appoggi o scudi in resina che viene calzata dal paziente secondo precise indicazioni. Esistono vari tipi di apparecchio mobile in base alle diverse funzioni che devono svolgere. Generalmente i più utilizzati sono nell’infanzia sono di tipo mio-funzionale ovvero permettono la correzione delle arcate dentali sia de un punto di vista dentale che scheletrico (tipo l’espansione arcata superiore e crescita della mandibola) utilizzando le forze della muscolatura facciale del paziente.
Chiaramente anche questi apparecchi mobili sono individuali per ciascun paziente e come tutti gli altri ne va seguita l’evoluzione da uno specialista in ortodonzia.
Come mantenere la corretta igiene orale con l’apparecchio
Durante il trattamento ortodontico è molto importante continuare a mantenere un ottimale controllo della placca spazzolando i denti correttamente e utilizzando il filo interdentale.
L’apparecchio fisso tradizionale necessita di molta attenzione. Le normali manovre di igiene orali risultano più difficoltose e rischiano di essere insufficienti in quanto i dispositivi incollati agli elementi dentali danno molta più ritenzione di placca. Il paziente può quindi avvalersi dell’utilizzo di scovolini o spazzolini monociuffo con cui aiutarsi. Sarà responsabilità di ognuno impegnarsi per mantenere un’igiene perfetta armandosi di uno specchio, attenzione e pazienza. Durante la terapia ortodontica con apparecchio fisso, il paziente oltre l’ortodontista viene seguito regolarmente da un igienista dentale per una rimozione professionale della placca più difficile da raggiungere e quindi per mantenere un alito fresco.
L’utilizzo degli allineatori in policarbonato, facilita molto le manovre di igiene orale essendo facilmente rimovibili e dando la possibilità al paziente di mantenere le sue normali abitudini di igiene orale.
Come pulire correttamente l’apparecchio invisibile
Gli allineatori vanno lavati ogni giorno con acqua fredda e spazzolino prima di riporli nella loro custodia durante le brevi interruzioni di utilizzo per i pasti.
Bisogna utilizzare acqua fredda perché gli allineatori sono termoformati e il calore potrebbe comprometterne l’elasticità danneggiandoli.
Inoltre sarebbe meglio usare uno spazzolino dedicato in modo che non ci sia dentifricio che può depositarsi all’interno degli allineatori, rendendoli meno trasparenti.
Il paziente può inoltre procedere con igienizzazioni tramite apposite pastiglie effervescenti reperibili nelle farmacie e in molti supermercati con cadenza giornaliera o meno a seconda del bisogno e a preferenza del paziente.
L’importante è mantenere gli allineatori sempre puliti e trasparenti.
Estetica del sorriso
L’unicità di ogni sorriso
Un sorriso bello è un sorriso dall’aspetto sano e naturale. Nel nostro studio, ogni sorriso è unico e viene studiato nel dettaglio per preservare le sue caratteristiche valorizzando sia la dentatura che i tessuti gengivali e labiali.
Risultati estetici ottimali e di grande soddisfazione per il paziente arrivano al termine di un percorso che inizia dall’analisi delle immagini di uno studio fotografico del viso e del sorriso che mette in evidenza da un lato le caratteristiche personali che si vogliono preservare, dall’altro gli inestetismi da correggere.
Questo dà inizio ad una procedura consolidata di prove estetiche sul paziente che permettono di stabilire il risultato definitivo avendo scelto la posizione dei denti, la dimensione, la forma, la macro e micro struttura del dente e il colore.
La maggior parte delle correzioni estetiche fatte in studio sono assolutamente non invasive: si tratta di tecniche adesive per l’applicazione di faccette in ceramica o in composito che non richiedono nessun tipo di anestesia e permettono di ottenere ottimi risultati estetici, come da studio del sorriso e mock-up approvato dal paziente.
Nei casi più articolati, viene fatto un percorso analogo anche per i tessuti gengivali e, in casi più rari, anche per i tessuti labiali.
Si stabilisce con il paziente un piano di trattamento individuale dopo aver evidenziato vantaggi e limiti di tutte le specialità della moderna odontoiatria.
Generalmente lo sbiancamento e l’ortodonzia sono le tecniche più utilizzate; meno frequentemente si interviene con chirurgia plastica gengivale che perme di ottimizzare l’architettura della festonatura dei margini; molto più raramente, quanto il labbro scopre eccessivamente le gengive, si può ricorrere a chirurgia plastica all’interno del labbro che limita per l’appunto l’esposizione eccessiva del sorriso gengivale.
Nei casi in cui si desidera invece correggere una evidente discrepanza scheletrica, il percorso comprende un intervento di chirurgia maxillo-facciale di riposizionamento della pre-maxilla.
N.B. A supporto e a mantenimento di qualunque trattamento odontoiatrico è imprescindibile saper praticare un’ottima igiene orale domiciliare.

Cause dei denti storti
Le cause più comuni dei denti mal-posizionati (inclinati, ruotati, ecc) avvengono al termine della permuta tra i denti da latte con quelli permanenti. In genere l’affollamento dei denti frontali rappresenta la situazione più comune.
Ciò avviene quando lo spazio disponibile tra il canino di destra e quello di sinistra è inferiore alla somma della larghezza dei quattro incisivi, per cui, questi ultimi tendono a sovrapporsi e il grado di sovrapposizione determina la severità dell’affollamento.
Un’altra evenienza frequente è rappresentata dall’affollamento posteriore, sempre per una discrepanza tra la dimensione dell’arcata rispetto alla dimensione dei denti. Questa condizione avviene soprattutto con l’eruzione del secondo molare (dente dei 12 anni) e anche per il dente del giudizio (dente dei 18 anni) che non trova spazio di erompere in modo corretto nella posizione più distale della mandibola.
Altre cause meno frequenti di mal-posizione dentale sono dovute a vari fattori, quali anomalie di dimensione dei denti, mancanza di denti (agenesie), presenza di denti soprannumerari, fuoriuscita di denti in sede non corretta (sede ectopica), tutte situazioni che determinano uno spostamento compensatorio degli altri denti nell’arcata che possono risultare più o meno inclinati o ruotati.
Oggigiorno, con il diffondersi di apparecchi ortodontici in età adolescenziale, si sono risolti molti casi di disallineamenti e affollamenti dentali che spesso sono causa di inestetismi in età adulta.
Nei pazienti adulti si possono formare mal-posizionamenti dentali dopo l’estrazione di denti che non sono stati sostituiti nei tempi e modi corretti. Ciò crea sovente un’alterazione del piano occlusale che a sua volta genera alterazioni estetiche come un aumento dell’affollamento dei denti frontali inferiori e uno sventagliamento dei superiori.
Quando i denti sono storti: cosa fare
Chiaramente la presenza di un mal-posizionamento dentale nei denti frontali, è causa di inestetismi più o meno evidenti che devono essere valutati in uno studio odontoiatrico per capire, tramite uno studio del sorriso, quanto le labbra scoprono i denti anti estetici e soprattutto se questo avviene solo durante il sorriso o anche a bocca socchiusa o nel parlare.
Parlando di estetica infatti alcuni pazienti richiedono la correzione ortodontica dei soli denti superiori per migliorare il sorriso, ignorando tuttavia l’importanza estetica degl’incisivi inferiori che sono i più visibili nel parlare e la cui visibilità aumenta con il progredire dell’età.
L’ideale è una correzione ortodontica dei denti di entrambi le arcate in quanto la terapia, oltre a migliorare l’estetica, migliora la funzione occluse e masticatoria.
Gli stessi apparecchi trasparenti (Invisalign) sono programmati per correggere simultaneamente le arcate sino ad ottenere un corretto rapporto occlusale che mantiene il movimento dentale nel tempo.
Alcuni pazienti adulti che non desiderano sottoporsi ad un trattamento ortodontico ma vogliono migliorare l’estetica del sorriso, accettano con entusiasmo una tecnica additiva che l’odontoiatra realizza in poche sedute dopo lo sbancamento e che grazie alle moderne tecnologie e materiali permette di avere degli ottimi risultati nel tempo, soprattutto se realizzate con faccette in ceramica che mantengono il colore inalterato, mentre le faccette in composito dopo un po' di anni devono essere lucidate in una singola seduta di manutenzione.
In presenza di denti posteriori mal posizionati, il problema non è solo estetico ma è spesso compromessa l’occlusione e la masticazione. Il ripristino del piano occlusale è spesso fondamentale anche per l’estetica soprattutto quando si parla. Questi casi necessitano di un trattamento ortodontico con apparecchi invisibili “fissi” (Invisalign), per correggere i piani occlusali alterati.
Se la dentatura è molto compromessa tale da non meritare una terapia ortodontica è possibile ripristinare i piani masticatori in modo corretto per forma e funzione con terapia restaurativa (instarsi o corone) e con impianti dentali in sostituzione dei denti mancanti.
Cosa fare: quando il caso è complesso la cosa migliore fa fare è richiedere una visita specialistica per trovare la soluzione individuale più opportuna per il singolo caso.
Denti larghi: le nostre soluzioni
Quando i pazienti riferiscono di avere dei denti larghi, in genere parlano degl’incisivi superiori, che risultano esteticamente negativi per avere una forma troppo “quadrata” per altezza insufficiente.
Bisogna distinguere i casi in cui i denti sono larghi ma anche lunghi (quindi si parla di macrodonzia), che è una condizione molto rara, rispetto alla maggior parte dei casi in cui i denti sembrano larghi perché sono corti. Questi casi normalmente sono dovuti ad una incompleta eruzione dei denti, per cui una porzione di corona dentale è ancora coperta dalla gengiva.
Cosa fare: è necessaria una visita specialistica in cui si esegue una diagnosi con radiografie e si prendono impronte e fotografie per fare uno studio del sorriso in modo che nella seduta successiva si applicano delle faccette in composito a titolo di prova estetica finale, che vengon fotografate ed esaminate attentamente con il paziente, per poi decidere in terza seduta di procedere in intervento gengivale che rimodella i tessuti in modo ottimale (chirurgia estetica gengivale).
Denti sporgenti in avanti
La presenza di denti frontali superiori sporgenti in avanti, può essere il risultato di una incompetenza labiale (la muscolatura del labbro inferiore non raggiunge le corone degl’incisivi superiori e non ha la forza di tenerli in posizione, e spesso è associata ad una respirazione orale notturna anziché la fisiologica respirazione nasale).
Intercettare queste problematiche nel bambino intorno ai 9/10 anni è molto importante perché un’adeguata terapia ortodontica è in grado di modificare l’arcata superiore espandendola e al contempo di normalizzare la respirazione.
Nel paziente adulto, la deformazione della pre-maxilla (l’osso al di sopra degl’incisivi superiori) può essere di vario grado e la sua correzione può essere limitata ad un movimento ortodontico d’inclinazione o può necessitare di un’ortodonzia micro-chirurgicamente guidata o nei casi più severi una chirurgia orto-gnatica di tipo maxillo-facciale. I casi più semplici di denti frontali sporgenti sono rappresentati dagl’incisivi laterali che risultano sporgenti perchè non c’è sufficiente posto in arcata. La loro correzione può essere fatta con terapia ortodontica anche invisibile.
Denti ruvidi: cause e rimedi
I denti ruvidi sono una condizione frequente nelle bocche che hanno subìto numerose otturazioni, restauri e ricostruzioni poiché possono essere stati fatti con materiali di un diverso grado di durezza. Il risultato (evidente soprattutto nei denti posteriori), è quello di osservare come il dente restaurato con un materiale più duro/abrasivo, possa consumare il dente antagonista in modo considerevole.
Nei denti frontali invece la rugosità è spesso associata ad otturazioni del colletto non rifinite o alla presenza di uno smalto rovinato da tecniche di spazzolamento eccessivamente abrasive (condizioni più frequenti in pazienti che soffrono di bulimia, che dopo aver vomitato spazzolano i denti in presenza di acido gastrico che favorisce l’erosione dello smalto).
Infine i denti rugosi sono di frequente riscontro nella terza e quarta età per un’eccessivo consumo.
La causa più frequente di denti ruvidi soprattutto nei frontali superiori ed inferiori, è rappresentata dall’abrasione delle creste incisali rovinate dal bruxismo. Lo smalto, una volta consumato espone la dentina, e sul dente si forma così un piccolo “cratere” i cui bordi di smalto frastagliati risultano particolarmente ruvidi al paziente.
Una soluzione ottimale di questi casi, tipici della mezza età, è la ricostruzione con tecnica adesiva che permette di ottenere la dimensione e la forma originale dei denti recuperando la dimensione verticale persa.
Questa soluzione è vantaggiosa non solo da un punto di vista biologico perché non vengono limati i denti, o dal punto di vista pratico in quanto il lavoro di adesione è indolore e quindi viene fatto in assenza di anestesia, ma risulta anche vantaggioso per il risparmio economico e di tempo rispetto alle tradizionali corone protesiche.
Modificare una radice del dente scoperta
Quando la radice di un dente è parzialmente scoperta, significa che si è creata una recessione gengivale. La diagnosi viene eseguita in base all’entità di questa recessione rispetto alla linea muco-gengivale e alla presenza o meno di un riassorbimento osseo.
Se l’osso non è riassorbito è possibile programmare un piccolo intervento di chirurgia gengivale estetica che ne permette la copertura. Normalmente questo viene eseguito in un’unica seduta chirurgica.
Quando invece l’osso è compromesso è bene fare una valutazione parodontale ed estetica più complessa a seconda del caso. Se la recessione colpisce un dente singolo, una soluzione può essere la sua estrusione ortodontica, che significa far scendere la radice insieme alla gengiva e l’osso, per poi posizionare una corona in ceramica del tutto simile a quella dell’omologo controlaterale.
Se il grado di compromissione è maggiore è preferibile procede all’estrazione del dente e di sostituirlo, attendere la guarigione della gengiva e poi posizionare un impianto con corona in ceramica.
Conclusione
Dopo anni di impegno nell’attività clinica è per noi sempre una grande soddisfazione, vedere come il raggiungimento di un ottimo risultato estetico e funzionale possa migliorare in modo significativo l’autostima e il benessere dei nostri pazienti.